Ból
Ból to sygnał wywołany przez uszkodzenie lub chorobę układu nerwowego. Przekazywany jest z receptorów bólowych do rdzenia kręgowego gdzie synapsy łączą się i tworzą nowe szlaki nerwowe przewodzące ból. W rdzeniu kręgowym zbiegają się drogi zstępujące (hamujące i pobudzające pochodzące z mózgu) i droga wstępująca , pobudzająca, która prowadzi sygnały do mózgu. Informacja bólowa jest przetwarzana w różnych częściach mózgu co prowadzi do indywidualnego doświadczenia bólu. Na jego odczuwanie mają wpływ myśli, uczucia, oczekiwania i wcześniejsze doświadczenia z nim związane. Ból może być ostry lub przewlekły. Powoduje reakcję stresową, która pociąga za sobą daleko idące zmiany w organizmie. W leczeniu bólu posiłkujemy się tzw. drabiną analgetyczną. W pierwszej kolejności zaczynając od niesteroidowych leków przeciwzapalnych, kończąc na silnych lekach opioidowych. W bólu przewlekłym w szczególności w bólu neuropatycznym mają również zastosowanie leki przeciwdrgawkowe i przeciwdepresyjne.
Podział bólu
Ból receptorowy- ostry lub przewlekły
Ból niereceptorowy ( patologiczny, przewlekły)- neuropatyczny lub psychogenny
Ból receptorowy- wynika z pobudzenia receptorów bólowych. Nocyceptory ( receptory bólowe ) są zlokalizowane w obrębie wolnych zakończeń nerwowych. Odbierają one między innymi bodźce mechaniczne, chemiczne, termiczne. Informacje bólowe przewodzone są włóknami A-delta i drogą rdzeniowo- wzgórzową ( ból ostry) oraz włóknami C, drogą rdzeniowo-śródmózgową i rdzeniowo- siatkową (ból przewlekły). W przewodzeniu bólu udział bierze serotonina, histamina, bradykinina, substancja P, prostaglandyn, leukotrieny, aminokwasy pobudzające (glutaminian, asparaginina,) cytokiny, endogenny system opioidowy ( endorfiny, enkefaliny), neurony adrenergiczne, cholinergiczne, GABA-ergiczne, serotoninergiczne.
Ból neuropatyczny- wynika z zaburzeń czynności czy uszkodzeniem obwodowego albo ośrodkowego układu nerwowego. Charakterystyczna jest nadmierna aktywacja czuciowa ( dysestezje, allodynia, hiperalgezja, hiperpatia). W procesie przetwarzania informacji przetwarzają neurotransmitery pobudzające jak glutaminian, substancja P.
Ból psychogenny- wynika z reakcji struktur układu limbicznego na bodźce, zaburzonych procesów uczenia i pamięci a także z problemów psychicznych czy społecznych.
Ból niereceptorowy ( patologiczny, przewlekły)- neuropatyczny lub psychogenny
Ból receptorowy- wynika z pobudzenia receptorów bólowych. Nocyceptory ( receptory bólowe ) są zlokalizowane w obrębie wolnych zakończeń nerwowych. Odbierają one między innymi bodźce mechaniczne, chemiczne, termiczne. Informacje bólowe przewodzone są włóknami A-delta i drogą rdzeniowo- wzgórzową ( ból ostry) oraz włóknami C, drogą rdzeniowo-śródmózgową i rdzeniowo- siatkową (ból przewlekły). W przewodzeniu bólu udział bierze serotonina, histamina, bradykinina, substancja P, prostaglandyn, leukotrieny, aminokwasy pobudzające (glutaminian, asparaginina,) cytokiny, endogenny system opioidowy ( endorfiny, enkefaliny), neurony adrenergiczne, cholinergiczne, GABA-ergiczne, serotoninergiczne.
Ból neuropatyczny- wynika z zaburzeń czynności czy uszkodzeniem obwodowego albo ośrodkowego układu nerwowego. Charakterystyczna jest nadmierna aktywacja czuciowa ( dysestezje, allodynia, hiperalgezja, hiperpatia). W procesie przetwarzania informacji przetwarzają neurotransmitery pobudzające jak glutaminian, substancja P.
Ból psychogenny- wynika z reakcji struktur układu limbicznego na bodźce, zaburzonych procesów uczenia i pamięci a także z problemów psychicznych czy społecznych.
Ból powszechnie uważa się za sygnał choroby. Mimo, że jest on nieprzyjemnym odczuciem, które zmniejsza komfort życia, chroni organizm i utrzymuje homeostazę. Informuje o aktualnym, potencjalnym albo domniemanym uszkodzenieu tkanek. To jak postrzegane są informacje bólowe zależy od indywidualnej zdolności interpretacji zmodyfikowanej przez życiowe doświadczenia. Ból odczuwany jest w wyniku uszkodzenia receptorów bólowych albo przy uszkodzeniu struktur układu nerwowego ( ból receptorowy albo neuropatyczny ). Odczuwa się go również przy braku uszkodzenia tkanek. Ten rodzaj bólu odnosi się do sfery psychogennej, kiedy to ból odnoszony jest do uszkodzenia.
Czucie bólu podlega kontroli ze strony mechanizmów rdzeniowych i nadrdzeniowych ( w pniu mózgu). Doznanie bólowe interpretuje się jako kłucie, pieczenie, ściskanie, rozdzieranie, skręcanie. Towarzyszy temu reakcja emocjonalna. Odczuwa się przy tym przerażenie albo lęk.
Czucie bólu podlega kontroli ze strony mechanizmów rdzeniowych i nadrdzeniowych ( w pniu mózgu). Doznanie bólowe interpretuje się jako kłucie, pieczenie, ściskanie, rozdzieranie, skręcanie. Towarzyszy temu reakcja emocjonalna. Odczuwa się przy tym przerażenie albo lęk.
Funkcja ochrona
Podstawową funkcją układu czuciowego bólu jest ostrzeganie przed zagrożeniem uszkodzenia tkanek. Pobudza on odpowiedź organizmu mającą na celu ograniczenie do minimum skutków uszkodzenia. Ból przyczynia się do zmniejszenia aktywności, a zwiększona wrażliwość tkanek angażuje do unikania bodźców, co ułatwia zdrowienie. Ból wyzwala reakcję stresową, powodując podwyższenie ciśnienia krwi, przyspieszenie akcji serca, rozszerzenie źrenic, zwiększenie wydzielania kortyzolu, zwiększenie przepływu krwi w mózgu i mięśniach, przyspieszenie oddechu. Ponadto wywołuje skurcz mięśni.
Odbiór
Ból odbierany jest dzięki specjalnym zakończeniom włókien nerwowych zwanych nocyceptorami. Te receptory bólowe występują w skórze, narządzie ruchu ( w szczególności w okostnej, torebkach stawowych, więzadłach), w miazdze zębowej, oponie twardej mózgu, opłucnej, otrzewnej, narządach wewnętrznych, tętnicach. Dzieli się je na kilka typów o różnej wrażliwości na bodźce. Ich klasyfikację opiera się na podstawie średnicy włókna, stopnia zmineralizowania i prędkości przewodzenia.
Włókna o największej średnicy należą do typu A-beta. Najbardziej reagują one na lekkie dotknięcie albo bodźce przemieszczające się. Umiejscowione są przede wszystkim w skórze.
Włókna o mniejszej średnicy zmielinizowane typu A-delta i włókna niezmielinizowane typu C reagują na bodźce intensywne. To je uważa sie za główne receptory bólu. Jeśli zablokuje sie ich aksony to doprowadzi to do całkoiwitego zniecienia zdolności wykrywania bodźców bólowych.
Mechanizm pobudzenia
Kiedy włoży się do wrzącej wody i w mechaniźmie odruchowym natychmiast ją wyciągnie, to w pierwszej kolejności odczuwa się silny, krótkotrwały ból. Następnie, po krótkiej przerwie pojawi się długotrwały piekący ból. Dzieje się tak dlatego ponieważ, w momencie zadziałania bodźca uszkadzającego pobudzone są jednocześnie dwa typy włókien nerwowych : A delta i C. Włókna A delta szybciej przewodzą impulsy nerwowe niż włókna C. W związku z tym w pierwszym momencie odczuwany jest ból ostry (szybki, zlokalizowany, ustępujący po ustąpieniu działania bodźca). Dopiero po chwili odczuwany jest ból przewleczony ( późny, rozlany, długotrwały, słabo zlokalizowany) dzięki włóknom C, w których przesył informacji trwa dłużej.
Droga bólu
Odczuwanie bólu składa się z czterech etapów.
W pierwszym z nich dochodzi do zmiany energii działającego bodźca mechanicznego (np. uderzenie), termicznego (oparzenie) czy chemicznego (działanie środka żrącego) na impuls elektryczny. Dzieje się to w receptorach bólowych. Dochodzi do uwolnienia wielu mediatorów takich jak substancja P, histamina, bradykinina, serotonina, prostanoidy, cytokiny. Odpowiadają one za rozwój stanu zapalnego miejscu uszkodzenia.
Następnie informacja jest przekazywana (neuronem czuciowym I rzędu) przez zwój korzeni grzbietowych nerwów rdzeniowych do rdzenia kręgowego rogów tylnych (grzbietowych). Stąd impulsacja biegnie ( neuronem II rzędu) do wyższych pięter OUN drogą rdzeniowo-wzgórzową ( do jądra brzusznego tylno bocznego i śródblaszkowego wzgórza), rdzeniowo-śródmózgowiową ( do tworu siatkowatego i istoty szarej okołowodociągowej) i rdzeniowo-siatkowatą ( do jądra siatkowatego rdzenia przedłużonego, mostu). Ostatecznie informacja trafia do mózgowia, gdzie jest poddana obróbce poznawczej. Dzięki temu nastepuje uświadomienie istnienia bólu i kształtują się schematy zachowań z nim związanych.
Automatyczne odruchy bólowe
Pewne procesy zachodzą bez udziału świadomości. Dotyczy to sytuacji, kiedy należy natychmiast zareagować ponieważ zwłoka mogłaby doprowadzić do uszkodzenia organizmu. Istotny jest wtedy łuk odruchowy na bodziec bólowy. Podczas ukłucia szpilką informacja bólowa biegnie do rdzenia kręgowego i automatycznie, bezpośrednio z niego do jednostki ruchowej prowokując tym samym cofnięcie np. ręki. Jest to szybki odruch zachodzący bez udziału naszej świadomości.
Podstawową funkcją układu czuciowego bólu jest ostrzeganie przed zagrożeniem uszkodzenia tkanek. Pobudza on odpowiedź organizmu mającą na celu ograniczenie do minimum skutków uszkodzenia. Ból przyczynia się do zmniejszenia aktywności, a zwiększona wrażliwość tkanek angażuje do unikania bodźców, co ułatwia zdrowienie. Ból wyzwala reakcję stresową, powodując podwyższenie ciśnienia krwi, przyspieszenie akcji serca, rozszerzenie źrenic, zwiększenie wydzielania kortyzolu, zwiększenie przepływu krwi w mózgu i mięśniach, przyspieszenie oddechu. Ponadto wywołuje skurcz mięśni.
Odbiór
Ból odbierany jest dzięki specjalnym zakończeniom włókien nerwowych zwanych nocyceptorami. Te receptory bólowe występują w skórze, narządzie ruchu ( w szczególności w okostnej, torebkach stawowych, więzadłach), w miazdze zębowej, oponie twardej mózgu, opłucnej, otrzewnej, narządach wewnętrznych, tętnicach. Dzieli się je na kilka typów o różnej wrażliwości na bodźce. Ich klasyfikację opiera się na podstawie średnicy włókna, stopnia zmineralizowania i prędkości przewodzenia.
Włókna o największej średnicy należą do typu A-beta. Najbardziej reagują one na lekkie dotknięcie albo bodźce przemieszczające się. Umiejscowione są przede wszystkim w skórze.
Włókna o mniejszej średnicy zmielinizowane typu A-delta i włókna niezmielinizowane typu C reagują na bodźce intensywne. To je uważa sie za główne receptory bólu. Jeśli zablokuje sie ich aksony to doprowadzi to do całkoiwitego zniecienia zdolności wykrywania bodźców bólowych.
Mechanizm pobudzenia
Kiedy włoży się do wrzącej wody i w mechaniźmie odruchowym natychmiast ją wyciągnie, to w pierwszej kolejności odczuwa się silny, krótkotrwały ból. Następnie, po krótkiej przerwie pojawi się długotrwały piekący ból. Dzieje się tak dlatego ponieważ, w momencie zadziałania bodźca uszkadzającego pobudzone są jednocześnie dwa typy włókien nerwowych : A delta i C. Włókna A delta szybciej przewodzą impulsy nerwowe niż włókna C. W związku z tym w pierwszym momencie odczuwany jest ból ostry (szybki, zlokalizowany, ustępujący po ustąpieniu działania bodźca). Dopiero po chwili odczuwany jest ból przewleczony ( późny, rozlany, długotrwały, słabo zlokalizowany) dzięki włóknom C, w których przesył informacji trwa dłużej.
Droga bólu
Odczuwanie bólu składa się z czterech etapów.
W pierwszym z nich dochodzi do zmiany energii działającego bodźca mechanicznego (np. uderzenie), termicznego (oparzenie) czy chemicznego (działanie środka żrącego) na impuls elektryczny. Dzieje się to w receptorach bólowych. Dochodzi do uwolnienia wielu mediatorów takich jak substancja P, histamina, bradykinina, serotonina, prostanoidy, cytokiny. Odpowiadają one za rozwój stanu zapalnego miejscu uszkodzenia.
Następnie informacja jest przekazywana (neuronem czuciowym I rzędu) przez zwój korzeni grzbietowych nerwów rdzeniowych do rdzenia kręgowego rogów tylnych (grzbietowych). Stąd impulsacja biegnie ( neuronem II rzędu) do wyższych pięter OUN drogą rdzeniowo-wzgórzową ( do jądra brzusznego tylno bocznego i śródblaszkowego wzgórza), rdzeniowo-śródmózgowiową ( do tworu siatkowatego i istoty szarej okołowodociągowej) i rdzeniowo-siatkowatą ( do jądra siatkowatego rdzenia przedłużonego, mostu). Ostatecznie informacja trafia do mózgowia, gdzie jest poddana obróbce poznawczej. Dzięki temu nastepuje uświadomienie istnienia bólu i kształtują się schematy zachowań z nim związanych.
Automatyczne odruchy bólowe
Pewne procesy zachodzą bez udziału świadomości. Dotyczy to sytuacji, kiedy należy natychmiast zareagować ponieważ zwłoka mogłaby doprowadzić do uszkodzenia organizmu. Istotny jest wtedy łuk odruchowy na bodziec bólowy. Podczas ukłucia szpilką informacja bólowa biegnie do rdzenia kręgowego i automatycznie, bezpośrednio z niego do jednostki ruchowej prowokując tym samym cofnięcie np. ręki. Jest to szybki odruch zachodzący bez udziału naszej świadomości.
Modulacja bólu ( układ antynocyceptywny )
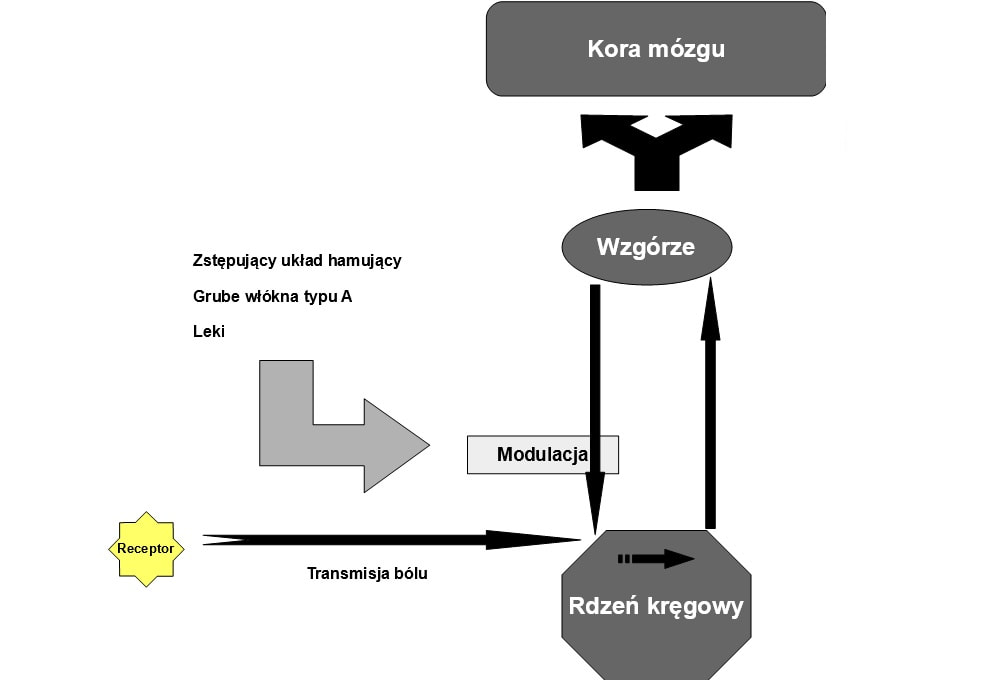
Przesył informacji bólowej jest zaburzony gdy jednocześnie do rogów tylnych rdzenia trafiają impulsy z receptorów dotyku włóknami A z obszaru w którym znajdują się receptory bólu. Włókna te hamują poprzez interneuron pobudzenie neuronu II rzędu. Do rdzenia dociera również impulsacja z OUN , która również poprzez interneuron modyfikuje jakość bodźca bólowego. W efekcie do ośrodków mózgowych dociera tylko część impulsacji bólowej.
Rola tworu siatkowatego
Pobudzenie tworu siatkowatego przez informacje bólowe wywołuje jego wzbudzenie. Jądra tworu siatkowatego i mostu wykazują efekt modulujący na przebieg rdzeniowych odruchów z receptorów bólowych. Twór siatkowaty łączy się ze strukturami ośrodkowymi tłumienia bólu pozwalając ( na zasadzie zwrotnego sprzężenia ujemnego ) ograniczać stan pobudzenia rdzeniowych ośrodków czucia bólu. Do ośrodkowego systemu tłumienia bólu zalicza się istotę szarą okołowodociągowa, jądro okołokomorowe podwzgórza, zespół jąder zlokalizowanych w brzuszno przyśrodkowej części rdzenia przedłużonego, jądro wielkie szwu, jądro przyolbrzymiokomórkowe. Jądro szwu wielkiego i szwu grzbietowego oddaje serotoninergiczne włókna zstępujące hamujące. Miejsce sinawe oddaje noradrenergiczne zstępujące drogi hamujące ból. Do tego układu ( endogennego układu hamowania bólu) zalicza się również peptydy opioidowe, tzw endorfiny działające hamująco na uwalnianie mediatorów bólowych.
Rola tworu siatkowatego
Pobudzenie tworu siatkowatego przez informacje bólowe wywołuje jego wzbudzenie. Jądra tworu siatkowatego i mostu wykazują efekt modulujący na przebieg rdzeniowych odruchów z receptorów bólowych. Twór siatkowaty łączy się ze strukturami ośrodkowymi tłumienia bólu pozwalając ( na zasadzie zwrotnego sprzężenia ujemnego ) ograniczać stan pobudzenia rdzeniowych ośrodków czucia bólu. Do ośrodkowego systemu tłumienia bólu zalicza się istotę szarą okołowodociągowa, jądro okołokomorowe podwzgórza, zespół jąder zlokalizowanych w brzuszno przyśrodkowej części rdzenia przedłużonego, jądro wielkie szwu, jądro przyolbrzymiokomórkowe. Jądro szwu wielkiego i szwu grzbietowego oddaje serotoninergiczne włókna zstępujące hamujące. Miejsce sinawe oddaje noradrenergiczne zstępujące drogi hamujące ból. Do tego układu ( endogennego układu hamowania bólu) zalicza się również peptydy opioidowe, tzw endorfiny działające hamująco na uwalnianie mediatorów bólowych.
Modulacja bólu- rozszerzenie
Hamowanie bólu na poziomie rdzenia kręgowego związane jest ze zmniejszeniem pobudzenia drogi rdzeniowo-wzgórzowej za pośrednictwem jednocześnie pobudzonych grubych włókien mechanoreceptorów ( włókna typu A alfa i A beta- ruchy włosa i dotyk, wibracja, ciśnienie, rozciąganie). Włókna te oddziałują hamująco w sposób pośredni przez interneurony istoty galaretowatej rdzenia kręgowego ( mechanizm bramkowania). Wyjaśnia to zmniejszenie odczuwania bólu np. podczas zabiegów masowania okolicy rany, elektrycznym drażnieniu nerwu czy akupunktury.
Hamowanie bólu może być również odgórne tzn. za pośrednictwem dróg zstępujących z pnia mózgu ( istota szara okołowodociągowa- PAG- pobudza komórki seretoninergiczne i enkefalinergiczne komórki jądra szwu i noradrenergiczne w jądrze bocznym nakrywki). Układ zstępujący hamuje komórki rogów grzbietowych rdzenia kręgowego bezpośrednio, poprzez hamowanie presynaptyczne i pośrednio poprzez receptory enkefalinergiczne.
W pierwszym przypadku serotonina, enkefalina i noradrenalina hamuje neurony drogi rdzeniowo-wzgórzowej na poziomie rdzenia kręgowego ( róg tylny) poprzez swoje receptory ( odpowiednio 5HT, u-opioidowe, alfa adrenoreceptory powodujące otwarcie kanałów potasowych hyperpolaryzację komórek nerwowych).
W drugim przypadku serotonina i noradrenalina zamykają kanały wapniowe w zakończeniach włókien receptorów bólowych w rdzeniu kręgowym skracając czas trwania potencjału czynnościowego co zmniejsza ilość uwalnianych neuroprzekaźników.
W trzecim przypadku aktywowane są interneurony enkefalinergiczne w istocie galaretowatej rdzenia kręgowego, które wykazują działanie postsynaptyczne ( otwarcie kanałów potasowych) i presynaptycznie ( zamknięcie kanałów wapniowych)
Teoria bramkowa
Zakłada istnienie okolicy w rdzeniu kręgowym, który ma wpływ na to czy informacja bólowa ma przejść dalej czy nie. W momencie gdy na szlaku przekazywania informacji bólowej znajduje się inny silniejszy bodziec to pierwsza informacja bólowa może nie dotrzeć do mózgu i tym samym nie zostać odczuta. Impuls przewodzony przez grube włókna A beta hamuje przewodzenie z cieńszych włókien A delta i włókien C w okolicy istoty galaretowatej rogu tylnego rdzenia kręgowego ( hipoteza Melzacka i Walla zagłada aktywowanie przez cienkie włókna A neuronów istoty galaretowatej Rolanda , które blokują presynaptycznie impulsację bólową; hipoteza Kerra zakłada istnienie neuronów wstawkowych brzeżnych połączonych z włóknami bólowymi blokowanych postsynapotycznie przez komórki istoty galaretowatej; hipoteza podwójnej bramki Mana i Chena zakłada istnienie poza istota galaretowatą również kontroli bólu na poziomie wzgórza) co blokuje przesył informacji bólowej do kory mózgu.
Hamujący układ zstępujący ( endogenny układ antynococeptywny)
Opioidowy
Składa się na niego jądro migdałowate, substancją szara okołowodociagowa w sródmózgowiu (PAG) , brzuszno- dogłowowa część rdzenia przedłużonego RVM. RVM zawiera komórki ( neurony) „on” i „off”wrażliwe na działanie opioidów i komórki obojętne (N ) zawierające serotoninę i nie podlegające kontroli opioidów. Wszystkie te struktury zawierają receptory opioidowe.
Jądro migdałowate jest ściśle związane z PAG.
Komórki OFF hamują impulsację bólową w rdzeniu kręgowym, komórki ON nasilają ją. Opioidy wpływają na RVM powodując bezpośrednie hamowanie komórek ON i pośrednio ( poprzez hamowanie układu GABA) aktywację komórek OFF ( układ GABA hamuje komórki OFF, więc zahamowanie układu GABA uwolnia komórki OFF spod jego wpływu).
Komórki ( neurony) obojętne zawierające serotoninę za jej pośrednictwem modulują komórki ON i OF na poziomie rdzenia kręgowego.
Receptory opioidowe znajdują się również w rdzeniu kręgowym, w szczególności w rogach tylnych, na zakończeniach włókien C, postsynaptycznie na interneuronach i na neuronach rdzeniowo -wzgórzowych.
Noradrenergiczny
Neurony ( większość) mają swój początek w miejscu sinawym. Dają projekcje do rdzenia kręgowego, wzgórza, podwzgórza, móżdżku, podstawy przodomózgowia i kory mózgowej. Pobudzają kanały potasowe hamując wapniowe co prowadzi do hiperpolaryzacji postsynaptycznej i zmniejszenia uwalniania neuroprzekaźników presynaptycznie. Receptory alfa adrenergiczne są ulokowane w pobliżu receptorów opioidowych.
Serotoninergiczny
Ma swój początek w śródmózgowiu ( okolica istoty szarej okołowodociągowej ) i posiada synapsy w jądrze szwu ( rdzeń przedłużony. Daje projekcje do substancji szarej okoowodoiciagowej, kory mózgowej, hipokampa i roku tylnego rdzenia. W rogu tylnym rdzenia hamują postsynaptycznie neurony drogi rdzeniowo- wzgórzowej, hamują presynaptyczne uwalnianie substancji P i peptydu związanego z genem kalcytoniny (CGRP), aktywują interneurony GABA.
Inne układy enndogenne antynococeptywne
GABA-ergiczny
Posiada dwie klasy receptorów GABAa i GABAb. Pierwszy z wymienionych to receptor jonotropowy związany z kanałem clorkowym. Drugi to receptor metabotropowy związany z białkiem G i hamuje cyklazę adenylanową. Działa na kilku poziomach. Na poziomie jądra wielkiego szwu hamuje zstępujące neurony serotoninergiczne. Na poziomie ponadrdzeniowym hamują drogi nococeptywne we wzgórzu i korze mózgowej. Na poziomie rdzenia hamując aferentny przepływ informacji nocyceptwnej.
Cholinergiczny
Posiada receptory muskarynowe i nikotynowe. Te pierwsze powodują otwarcie kanałów potasowych, hiperpolaryzacji i hamowania uwalniania neuroprzekaźników pronoceptywnych. Receptory nikotynowe po aktywacji prowadzą do wydzielania neuroprzekaźników hamujących układu serotoninergicznego i noradrenergicznego.
Kanabinoidowy
Posiada receptory kanabinoidowe (CB) w tkanka obwodowych, OUN rdzeniu kręgowym. W rdzeniu kręgowym ( rodach tylnych) hamują presynaptycznie uwalnianie neuroprzekaźników pobudzających jak substancji P, CGRP, glutaminianuów i asparginianów. Hamują również postsynaptycznie powodując hiperpolaryzację komórek nerwowych.
Adenozynowy
Posiada receptory adenozynowe pre i postsynaptyczne w okolicy rogów tylnych rdzenia kręgowego. Aktywacja tych receptorów powoduje hiperpolaryzację i hamowanie substancji P i innych mediatorów bólowych. Adenozyna bierze udział w analgezji opioidowej i zapobiega sensytyzacji komórek rdzenia kręgowego.
Uwrażliwianie- sensytyzacja
Jeżeli na tkanki uszkodzone lub objęte procesem zapalnym działają bodźce silne powtarzające się, bądź długotrwałe, próg aktywacji receptorów bólowych ulega obniżeniu i częstotliwość wyładowań jest większa dla każdej intensywności bodźca. Proces ten zwie się sensytyzacją przyczyniają się do niego mediatory procesu zapalnego: bradykinina, czynnik wzrostu neuronów, prostoglandyny, leukotrieny. W tkankach uwrażliwionych bodźce które zwykle nie powodują negatywnych odczuć mogą wywołać ból – prowadzić do przeczulicy) W zdrowych tkankach nie uszkodzonych i nie dotkniętych procesem zapalnym znaczny odsetek włókien A delta i C jest niewrażliwy.
Jeżeli na tkanki uszkodzone lub objęte procesem zapalnym działają bodźce silne powtarzające się, bądź długotrwałe, próg aktywacji receptorów bólowych ulega obniżeniu i częstotliwość wyładowań jest większa dla każdej intensywności bodźca. Proces ten zwie się sensytyzacją przyczyniają się do niego mediatory procesu zapalnego: bradykinina, czynnik wzrostu neuronów, prostoglandyny, leukotrieny. W tkankach uwrażliwionych bodźce które zwykle nie powodują negatywnych odczuć mogą wywołać ból – prowadzić do przeczulicy) W zdrowych tkankach nie uszkodzonych i nie dotkniętych procesem zapalnym znaczny odsetek włókien A delta i C jest niewrażliwy.
Ból przewlekły (patologiczny)
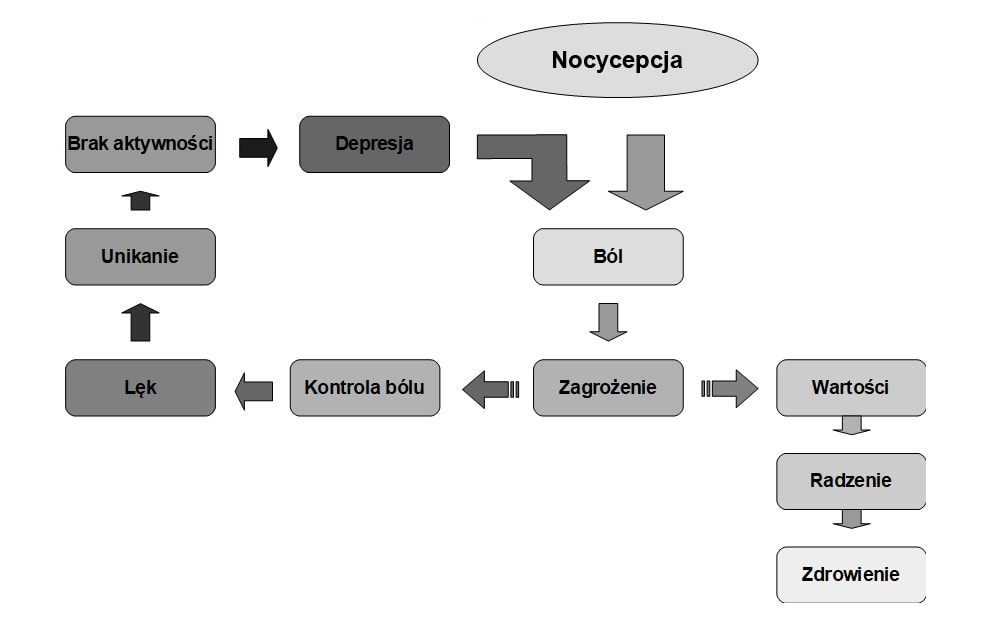
Ból można odczuwać w wyniku skaleczenia, zranienia, oparzenia, złamania kości, zwichnięcia stawów, zapaleń, niedokrwienia narządów, mięśni kończyn, ucisku mechanicznego, uszkodzenia nerwów, obecności np. kamieni w moczowodzie lub drogach żółciowych itd. Jeśli odczucia bólowe trwają krótko ( ból fizjologiczny) to spełniają one swoją funkcję ostrzegawczo-ochronną. Jednak gdy boli długo ( powyżej 3 miesięcy- ból przewlekły) po zakończeniu działania szkodliwego bodźca to sytuacja ta staje się źródłem cierpienia i jest czynnikiem obniżającym jakość życia. Odczucie to powoduje reakcję ze strony układu nerwowego i powstaje łańcuch reakcji w którym bierze udział układ ruchowy, autonomiczny, wewnętrznego wydzielania i co istotne psychika. Psychiczną odpowiedzią na ból przewlekły są zaburzenia w sferze emocjonalnej (za sprawą układu limbicznego) pod postacią depresji. Zmienia się zachowanie, występuje osłabienie funkcji poznawczych. Ubywa tkanka nerwowa w mózgu. Towarzyszy depresyjny nastrój. Objawia się on smutkiem, rozdrażnieniem czy wybuchami gniewu ( labilnością emocjonalną). Skutkuje to konfliktami z rodziną, przyjaciółmi. Doprowadza to do wycofania się z aktywności społecznej, izolacji psychicznej, zamknięcia się w sobie. Świat przestaje być interesujący. Przedmiotem na którym koncentrują się myśli jest ból. W układzie ruchowym wzrasta napięcie mięśniowe, które powoduje ograniczenie ruchomości ( co dodatkowo sprzyja zmniejszeniu aktywności i odizolowaniu się od świata).
Takim przewlekłym patologicznym bólem jest ból neuropatyczny. Wynika on z uszkodzenia struktur obwodowego ( najczęściej ) albo ośrodkowego układu nerwowego.
Czynnikami sprzyjającymi powstaniu bólu neuropatycznego są między innymi:
Ektopowe wyładowania ( powstanie patologicznych kanałów sodowych ) w obrębie uszkodzonego nerwu
Zaktywowanie receptorów NMDA ( spadek wrażliwości na opioidy)
Zapalenie neurogenne w miejscu uszkodzenia ( uwalniana jest bradykinina, serotonina, histamina, prostoglandyny, substancja P, cytokiny)
Hamowanie wpływu układu GABA ergicznego
Spadek gęstości receptorów opioidowych
Nadreaktywność układu cholecystokininy (CCK)
Tworzenie patologucznych synaps ( między włuknami C a A przewodzącymi dotyk) co prowadzi do alodyni czy bólu zależnego od układfu współczulnego
Ból neuropatyczny jest zazwyczaj napadowy o charakterze pieczenia, palenia, kłucia albo rozrywania. Występują zaburzenia czucia, parestezje, dyzestezje, hiperpatia. Może też pojawić się deficyt ruchowy albo zaburzenia wegetatywne. Najczęściej jest wynikiem urazu, który prowadzi do uszkodzenia obwodowego albo ośrodkowego układu nerwowego. Częstymi przyczynami bywa również cukrzyca albo półpasiec.
Ból przewlekły w ujęciu psychogennym
Ból jest interpretowany indywidualnie przez każdą osobę. Czynniki takie jak zachowanie, emocje, przekonania, wartości, normy czy środowisko społeczne wpływają na interpretację bólu. Negatywne myśli ( katastroficzna interpretacja bólu) wzbudzają negatywne emocje zwiększając tym samym odczuwanie bólu. Prowadzi to do zmniejszenia możliwości adaptacjnych wobec bólu i pogorszenia sprawności procesów neuronalnych w wyniku czego pojawiają się zaburzenia uwagi. Katastroficzne interpretowanie bólu ( szczególnie u osób, które w przeszłości doświadczały traumy związanej z bólem) prowadzi do wzbudzenia lęku przed bólem. Ten znowu wpływa na aktywność fizyczną, powodując jej unikanie. Strategia unikania doprowadza do ograniczenia możliwości odpowiedniej oceny bólu i powoduje przecenianie jego następstw. Uwaga jest skoncentrowana wtedy na obserwacji i selekcjonowaniu informacji powiązanych z bólem i ignorowania innych. Unikanie prócz ograniczenia aktywności fizycznej ( i zdrowotnych tego konsekwencji ) powoduje także zmniejszenie progu odczuwania bólu, zmniejszenie ilości pozytywnych doświadczeń, izolację społeczną, depresyjny nastrój, syndrom zniechęcenia.
Ból jako proces
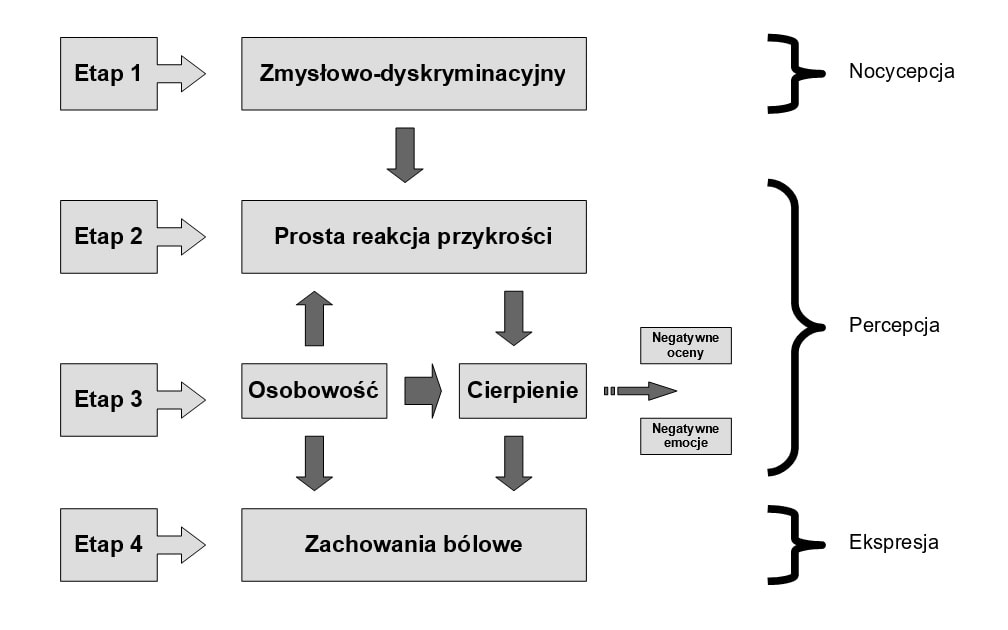
Model bólu zaproponowany przez Wade’a i Price’ zakłada istnienie czterech etapów bólu.
Pierwszy etap składa się z doznania zmysłowo-dyskryminacyjnego, które powoduje ( etap drugi) reakcję przykrości ( prosta reakcja uczuciowa z nieznacznym udziałem funkcji poznawczych).
Trzeci etap jest rozbudowaną reakcją uczuciową ( depresja, lęk, gniew ) silnie związaną z poglądami na temat bólu. W etapie tym treści są modelowane między innymi przez osobowość ( cechy osobowości).
Czwarty etap to ekspresja behawioralna bólu ( zachowanie bólowe ).
Ból jako proces
Model bólu zaproponowany przez Wade’a i Price’ zakłada istnienie czterech etapów bólu.
Pierwszy etap składa się z doznania zmysłowo-dyskryminacyjnego, które powoduje ( etap drugi) reakcję przykrości ( prosta reakcja uczuciowa z nieznacznym udziałem funkcji poznawczych).
Trzeci etap jest rozbudowaną reakcją uczuciową ( depresja, lęk, gniew ) silnie związaną z poglądami na temat bólu. W etapie tym treści są modelowane między innymi przez osobowość ( cechy osobowości).
Czwarty etap to ekspresja behawioralna bólu ( zachowanie bólowe ).
Model unikania lękowego
Leczenie bólu
Leczenie farmakologiczne
niesteroidowe leki przeciwzapalne (NLPZ)- działanie przeciwzapalne, przeciwgorączkowe, przeciwbólowo, hamowanie agregacji płytek krwi
opioidy słabo i silnie działające- kodeina, tramadol, mofina, petydyna, fentanyl
leki przeciwdepresyjne, trójpierścieniowe- amitryptylina, imipramina, doksepina, duloksetyna, fluoksetyna
leki przeciwpadaczkowe- karbamazepina, gabapentyna, pregabalina, walproiniany
leki miorelaksacyjne- baklofen, tizanidyna, diazepam
W bólu receptorowym w pierwszej kolejności NLPZ
W bólu neuropatycznym przeciwdepresyjne i przeciwpadaczkowe
W bólu psychogennym przeciwdepresyjne
W ciężkich bólach np. spowodowanych nowotworem opioidowe
niesteroidowe leki przeciwzapalne (NLPZ)- działanie przeciwzapalne, przeciwgorączkowe, przeciwbólowo, hamowanie agregacji płytek krwi
opioidy słabo i silnie działające- kodeina, tramadol, mofina, petydyna, fentanyl
leki przeciwdepresyjne, trójpierścieniowe- amitryptylina, imipramina, doksepina, duloksetyna, fluoksetyna
leki przeciwpadaczkowe- karbamazepina, gabapentyna, pregabalina, walproiniany
leki miorelaksacyjne- baklofen, tizanidyna, diazepam
W bólu receptorowym w pierwszej kolejności NLPZ
W bólu neuropatycznym przeciwdepresyjne i przeciwpadaczkowe
W bólu psychogennym przeciwdepresyjne
W ciężkich bólach np. spowodowanych nowotworem opioidowe
Leczenie metodami inwazyjnymi
neuroliza- niszczenie chemiczne receptorów n. obwodowego ( przy pomocy alkoholu )
blokada- wstrzyknięcie miejscowe środka znieczulającego ( prokaina, bupiwakaina, merkaina )
termolezja- niszczenie struktur nerwowych przy pomocy bodźca cieplnego powyżej 45 stopni C.
krioterapia – niszczenie struktóe nerwowych przy pomocy niskiej temperatury ( około minus 60 stopni C)
neurotomia- uszkodzenie włókien nerwowych w wyniku przecięcia
radikotomia i rizotomia- przecięcie korzeni tylnych i włókien nerwowych w obrębie rogu tylnego rdzenia
Fizykoterapia
przezskórna elektrostymulacja nerwów (TENS)- hamowanie procesu odbierania bólu (teoria bramkowa)
galwanizacja- prąd stały wywołuje rozszerzenie naczyń i modyfikuje aktywność nerwów obwodowych
jonoforeza- wprowadzanie leków przez skórę wykorzystując prąd stały
termoterapia- ciepłe okłady, parafinowe okłady, diatermia, promieniowanie podczerwone- działanie opiera się na zwiększeniu przepływu krwi co przyspiesza usuwanie neurotransmiterów biorących udział w reakcji bólowej, jak również na zmniejszeniu napięcia mięśniowego
krioterapia miejscowa i ogólnoustrojowa- działanie poprzez przekrwienie i pobudzenie do wydzielania endorfin i sterydów ( podniesienie progu bólu )
masaż- działanie poprzez przekrwienie
Metody niekonwencjonalne ( akupunktura i akupresura)
Metody wywodzące się z chińskiej medycyny- działanie wykorzystujące teorię bramkowania
Psychoterapia
Metody psychoterapeutyczne (np. CBT, ACT ), relaksacyjne, trening autogenny, ćwiczenia oddechowe, terapia rodzinna, hipnoza.
Psychoterapia ma zastosowanie od drugiego etapu bólu ( patrz model bólu ).
Leczenie paliatywne
Ostatecznie gdy leczenie farmakologiczne, chirurgiczne, radioterapeutyczne czy żadne inne nie jest w stanie pomóc. Obejmuje pomoc nieuleczalnie chorym, w szczególności w stanie terminalnym. Polega na stworzeniu jak największego komfortu u kresu życia.
neuroliza- niszczenie chemiczne receptorów n. obwodowego ( przy pomocy alkoholu )
blokada- wstrzyknięcie miejscowe środka znieczulającego ( prokaina, bupiwakaina, merkaina )
termolezja- niszczenie struktur nerwowych przy pomocy bodźca cieplnego powyżej 45 stopni C.
krioterapia – niszczenie struktóe nerwowych przy pomocy niskiej temperatury ( około minus 60 stopni C)
neurotomia- uszkodzenie włókien nerwowych w wyniku przecięcia
radikotomia i rizotomia- przecięcie korzeni tylnych i włókien nerwowych w obrębie rogu tylnego rdzenia
Fizykoterapia
przezskórna elektrostymulacja nerwów (TENS)- hamowanie procesu odbierania bólu (teoria bramkowa)
galwanizacja- prąd stały wywołuje rozszerzenie naczyń i modyfikuje aktywność nerwów obwodowych
jonoforeza- wprowadzanie leków przez skórę wykorzystując prąd stały
termoterapia- ciepłe okłady, parafinowe okłady, diatermia, promieniowanie podczerwone- działanie opiera się na zwiększeniu przepływu krwi co przyspiesza usuwanie neurotransmiterów biorących udział w reakcji bólowej, jak również na zmniejszeniu napięcia mięśniowego
krioterapia miejscowa i ogólnoustrojowa- działanie poprzez przekrwienie i pobudzenie do wydzielania endorfin i sterydów ( podniesienie progu bólu )
masaż- działanie poprzez przekrwienie
Metody niekonwencjonalne ( akupunktura i akupresura)
Metody wywodzące się z chińskiej medycyny- działanie wykorzystujące teorię bramkowania
Psychoterapia
Metody psychoterapeutyczne (np. CBT, ACT ), relaksacyjne, trening autogenny, ćwiczenia oddechowe, terapia rodzinna, hipnoza.
Psychoterapia ma zastosowanie od drugiego etapu bólu ( patrz model bólu ).
Leczenie paliatywne
Ostatecznie gdy leczenie farmakologiczne, chirurgiczne, radioterapeutyczne czy żadne inne nie jest w stanie pomóc. Obejmuje pomoc nieuleczalnie chorym, w szczególności w stanie terminalnym. Polega na stworzeniu jak największego komfortu u kresu życia.
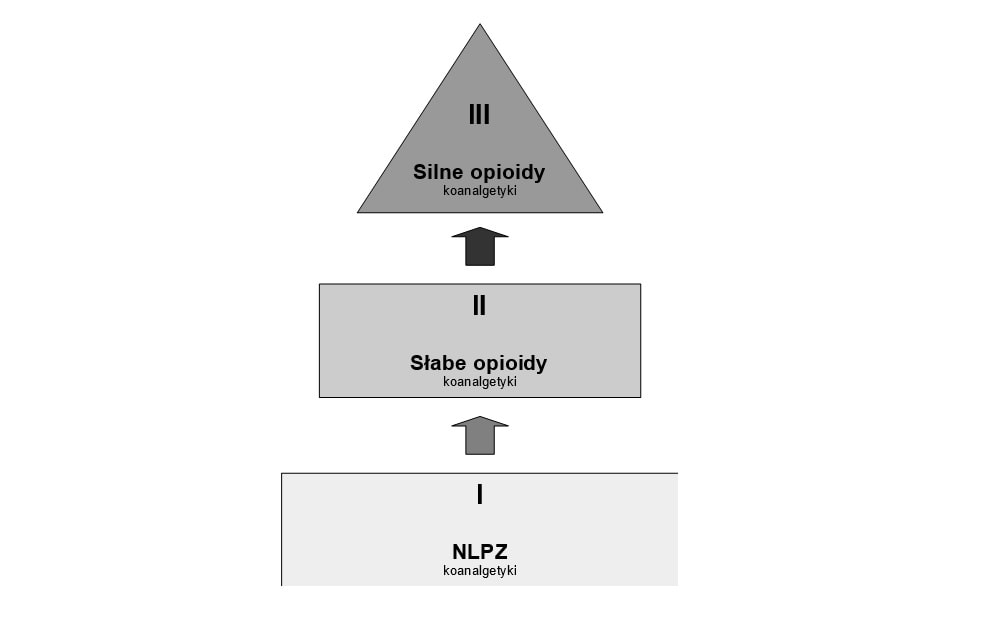
Drabina analgetyczna
W leczeniu stałym ( podstawowym- ból podstawowy występuje przez okres ponad 12 godzin) stosuje się farmakoterapię w sposób ciągły ( utrzymanie stałego stężenia terapeutycznego w krwi ). Analgetyki podaje się w regularnych odstępach czasowych . Powinno się stosować leki o długim czasie działania. Wyjątek stanowią bóle przebijające ( silne, szybko narastające, trwające krótko ). Tutaj podaje się leki o szykim początku analgezji i krótkim działaniu.
Leki przeciwbólowe stosuje się wg. tzw. drabiny analgetycznej ( patrz rysunek poniżej )
Leki przeciwbólowe stosuje się wg. tzw. drabiny analgetycznej ( patrz rysunek poniżej )
Pierwszy stopień stanowią nieopioidowe leki przeciwbólowe- niesterydowe leki przeciwzapalne (NLPZ) takie jak paracetamol i metamizol.
Drugi stopień stanowią słabe opioidy takie jak tramadol, kodeina, dihydrokodeina.
Trzeci stopień stanowią silne opioidy takie jak morfina, fentanyl, buprenorfina, tapentadol, metadon.
Terapię zaczyna się od leków pierwszego stopnia. Można kojarzyć leki pierwszego stopnia z lekami drugiego i trzeciego stopnia o innym mechaniźmie działania. Nie można kojarzyć leków drugiego stopnia z lekami trzeciego stopnia. Na każdym ze stopniów można podawać leki wspomagające , adiuwantowe.
Leki wspomagające, adiuwanty ( koanalgetyki)
Do koanalgetyków ( działających przeciwbólowo ) zalicza się:
Leki przeciwpadaczkowe- najczęściej gabapentyna i pregabalina, rzadziej kwas walproinowy, klonazepam czy karbamazepina.
Leki przeciwdepresyjne- wenlafaksyna i duoleksetyna (inhibitory zwrotnego wychwytu noradrenaliny i serotoniny), amitryptylina i nortryptylina ( trójpierścieniowe leki przeciwdepresyjne).
Glikokortykosteroidy- dekametazon
Leki miejscowe- lidokaina i kapsaicyna
Leki systemowe blokujące receptory NMDA- ketamina i dextrometorfan.
Inne- bifosfoniany i denosumab ( w bólach kostnych )
Do leków wspomagających ( leczenie działań niepożądanych ) zalicza się leki przeciwwymiotne, przeczyszczające.
Drugi stopień stanowią słabe opioidy takie jak tramadol, kodeina, dihydrokodeina.
Trzeci stopień stanowią silne opioidy takie jak morfina, fentanyl, buprenorfina, tapentadol, metadon.
Terapię zaczyna się od leków pierwszego stopnia. Można kojarzyć leki pierwszego stopnia z lekami drugiego i trzeciego stopnia o innym mechaniźmie działania. Nie można kojarzyć leków drugiego stopnia z lekami trzeciego stopnia. Na każdym ze stopniów można podawać leki wspomagające , adiuwantowe.
Leki wspomagające, adiuwanty ( koanalgetyki)
Do koanalgetyków ( działających przeciwbólowo ) zalicza się:
Leki przeciwpadaczkowe- najczęściej gabapentyna i pregabalina, rzadziej kwas walproinowy, klonazepam czy karbamazepina.
Leki przeciwdepresyjne- wenlafaksyna i duoleksetyna (inhibitory zwrotnego wychwytu noradrenaliny i serotoniny), amitryptylina i nortryptylina ( trójpierścieniowe leki przeciwdepresyjne).
Glikokortykosteroidy- dekametazon
Leki miejscowe- lidokaina i kapsaicyna
Leki systemowe blokujące receptory NMDA- ketamina i dextrometorfan.
Inne- bifosfoniany i denosumab ( w bólach kostnych )
Do leków wspomagających ( leczenie działań niepożądanych ) zalicza się leki przeciwwymiotne, przeczyszczające.
Treść zawarta na stronie została zaczerpnięta i opracowana na podstawie poniżej zamieszczonej literatury. Część treści została napisana i przedstawiona według schematu zawartego w podręcznikach.
Billert H, Pawłowska E. Ból i jego leczenie. Podstawy anestezjologii i intensywnej terapii, Wydawnictwo Naukowe Uniwersytetu Medycznego im. Karola Marcinkowskiego w Poznaniu, Poznań 2010
Członkowska A., Członkowski A.; Leczenie w neurologii: kompendium, PZWL, Warszawa 2014
Gasik R.; Wybrane zespoły bólowe układu nerwowego: diagnozowanie i leczenie, Education&Art, 2018
Filipczak-Bryniarska I, Bryniarski K, Woroń J, Wordliczek J.; Mechanizmy przewodzenia bólu. Rola układu odpornościowego w regulacji odczuwania bólu. Anest Ratow 2010
Leppert W., Majkowicz M.; Ból przewlekły: ujęcie kliniczne i psychologiczne, PZWL, Warszawa 2018
Louis D. E, Mayer A.S, Rowland P.L; Meritt Neurologia, Edra Urban & Partner, Wrocław 2018
Podemski Ryszard; Kompendium Neurologii,ViaMedica, Gdańsk 2019
Stępień Adam; Neurologia, Medical Tribune, Warszawa 2015
Członkowska A., Członkowski A.; Leczenie w neurologii: kompendium, PZWL, Warszawa 2014
Gasik R.; Wybrane zespoły bólowe układu nerwowego: diagnozowanie i leczenie, Education&Art, 2018
Filipczak-Bryniarska I, Bryniarski K, Woroń J, Wordliczek J.; Mechanizmy przewodzenia bólu. Rola układu odpornościowego w regulacji odczuwania bólu. Anest Ratow 2010
Leppert W., Majkowicz M.; Ból przewlekły: ujęcie kliniczne i psychologiczne, PZWL, Warszawa 2018
Louis D. E, Mayer A.S, Rowland P.L; Meritt Neurologia, Edra Urban & Partner, Wrocław 2018
Podemski Ryszard; Kompendium Neurologii,ViaMedica, Gdańsk 2019
Stępień Adam; Neurologia, Medical Tribune, Warszawa 2015
© Copyright by Mateusz Nowak
All rights reserved
All rights reserved