Stwardnienie rozsiane
Stwardnienie rozsiane to przewlekła choroba zapalno- zwyrodnieniowa. O nieznanej jak dotąd przyczynie. Układ immunologiczny odgrywa w niej główną rolę. Prowadzi ona do rozsianych ognisk demielinizacji gdzie dochodzi do zaniku oligodendrocytów i aksonów. W efekcie występują objawy kliniczne.
Występowanie
Wiek między 20-40 r.ż
dla rzutowo remisyjnej szczyt między 20 a35r.ż
dla postępującej około 40 r.ż
Może być w wieku młodzieńczym, dziecięcym
Może być po 50 czy 60 r.ż
K>M wzrost 3:1
Azja i Afryka, Karaiby, Mexyk = najmniej SM
Ameryka Północna i Europa = najwięcej SM
Najczęstszej w krajach wysoko rozwiniętych
Wzrost wraz z wzrostem szerokości geograficznej
Częściej rasa kaukaska
Cechą SM jest nabywanie ryzyka zachorowania strefy do której migrujemy migruje , ale tylko w przypadku wieku poniżej 15 r.ż.
dla rzutowo remisyjnej szczyt między 20 a35r.ż
dla postępującej około 40 r.ż
Może być w wieku młodzieńczym, dziecięcym
Może być po 50 czy 60 r.ż
K>M wzrost 3:1
Azja i Afryka, Karaiby, Mexyk = najmniej SM
Ameryka Północna i Europa = najwięcej SM
Najczęstszej w krajach wysoko rozwiniętych
Wzrost wraz z wzrostem szerokości geograficznej
Częściej rasa kaukaska
Cechą SM jest nabywanie ryzyka zachorowania strefy do której migrujemy migruje , ale tylko w przypadku wieku poniżej 15 r.ż.
Czas życia
Czas krótszy niż w populacji ogólnej
Osoby starsze w okresie rozpoznania i z postacią postępującą żyją krócej niż z postacią rzutowo remisyjną
Osoby starsze w okresie rozpoznania i z postacią postępującą żyją krócej niż z postacią rzutowo remisyjną
Etiopatogeneza
Bezpośrednia przyczyna nieznana
Choroba autoimmunologiczna o wieloczynnikowym podłożu
Dwa procesy:
zapalny ( dominuje na początku)
neurodegeneracyjny (dominuje później)
Występują przez cały czas trwania choroby
Choroba autoimmunologiczna o wieloczynnikowym podłożu
Dwa procesy:
zapalny ( dominuje na początku)
neurodegeneracyjny (dominuje później)
Występują przez cały czas trwania choroby
Czynniki wpływające
Niemodyfikowalne:
Płeć
Wiek
Genetyczne
Infekcje wirusowe ( Epsteina-Barr)
Modyfikowalne:
Niedobór wit. D
Palenie papierosów
Nadmierne spożywanie
Otyłość
Inne: praca nocna, nadmiar alkoholu, kawy
Płeć
Wiek
Genetyczne
Infekcje wirusowe ( Epsteina-Barr)
Modyfikowalne:
Niedobór wit. D
Palenie papierosów
Nadmierne spożywanie
Otyłość
Inne: praca nocna, nadmiar alkoholu, kawy
Immunopatogeneza
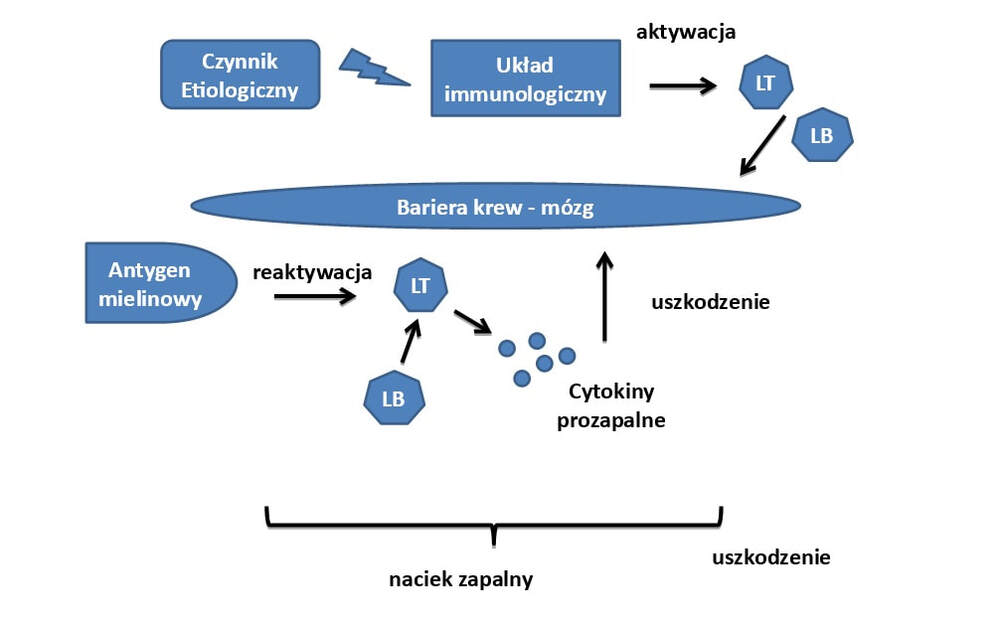
1. Czynnik etiologiczny wpływa na układ immunologiczny
Aktywuje limfocyty- stają się one autoreaktywne
2. Limfocyty przenikają przez barierę krew mózg
3. Reaktywacja limfocytów przy udziale antygenu mieliny (ponowna aktywacja)
4. Limfocyty T uwalniają cytokiny prozapalne
Cytokiny prozapalne uszkadzają barierę krew mózg powodując wzrost napływu komórek zapalnych do OUN
Limfocyty B wydzielają przeciwciała
Aktywują one dopełniacz/ułatwiają fagocytozę/przyciągają do ognisk demielinizacji limfocyty T
Aktywują limfocyty T (CD4)
5. Proces zapalny uszkadza komórkę nerwową
Limfocyty T:
CD4 (Th1 i Th17)-inicjacja, utrzymanie i wzmacnianie reakcji zapalnej
CD8- składnik nacieków zapalnych
Bez kolejnej aktywacji limfocytów T i osłabienia tolerancji immunologicznej nie zachodzi proces demielinizacji
Aktywuje limfocyty- stają się one autoreaktywne
2. Limfocyty przenikają przez barierę krew mózg
3. Reaktywacja limfocytów przy udziale antygenu mieliny (ponowna aktywacja)
4. Limfocyty T uwalniają cytokiny prozapalne
Cytokiny prozapalne uszkadzają barierę krew mózg powodując wzrost napływu komórek zapalnych do OUN
Limfocyty B wydzielają przeciwciała
Aktywują one dopełniacz/ułatwiają fagocytozę/przyciągają do ognisk demielinizacji limfocyty T
Aktywują limfocyty T (CD4)
5. Proces zapalny uszkadza komórkę nerwową
Limfocyty T:
CD4 (Th1 i Th17)-inicjacja, utrzymanie i wzmacnianie reakcji zapalnej
CD8- składnik nacieków zapalnych
Bez kolejnej aktywacji limfocytów T i osłabienia tolerancji immunologicznej nie zachodzi proces demielinizacji
Najczęstsze objawy w SM
Osłabienie siły mięśniowej
Zaburzenia czucia
Zaburzenia koordynacji
Zaburzenia pęcherza moczowego
Zespół zmęczenia
Skurcze mięśniowe
Podwójne widzenie
Zaburzenia ostrości wzroku
Zaburzenia kontroli oddawania kału
Dyzartria
Zawroty głowy
Dysfagia
Zaburzenia czucia
Zaburzenia koordynacji
Zaburzenia pęcherza moczowego
Zespół zmęczenia
Skurcze mięśniowe
Podwójne widzenie
Zaburzenia ostrości wzroku
Zaburzenia kontroli oddawania kału
Dyzartria
Zawroty głowy
Dysfagia
Czynniki wskazujące na wysokie ryzyko rozwoju niepełnosprawności
Płeć męska
Początek w starszym wieku (>40rż)
Obj. uszkodzenia drogi piramidowej, móżdżku i zwieraczy przy pierwszym rzucie
Objawy wieloogniskowe od początku choroby
Niepełna remisja po pierwszym rzucie
Krótki odstęp między rzutami
Częste rzuty w czasie pierwszych 5 lat
Krótki czas progresji niepełnosprawności ruchowej do EDSS 4
Nieprawidłowy wynik MRI z dużą liczbą zmian demielinizacyjnych
Początek w starszym wieku (>40rż)
Obj. uszkodzenia drogi piramidowej, móżdżku i zwieraczy przy pierwszym rzucie
Objawy wieloogniskowe od początku choroby
Niepełna remisja po pierwszym rzucie
Krótki odstęp między rzutami
Częste rzuty w czasie pierwszych 5 lat
Krótki czas progresji niepełnosprawności ruchowej do EDSS 4
Nieprawidłowy wynik MRI z dużą liczbą zmian demielinizacyjnych
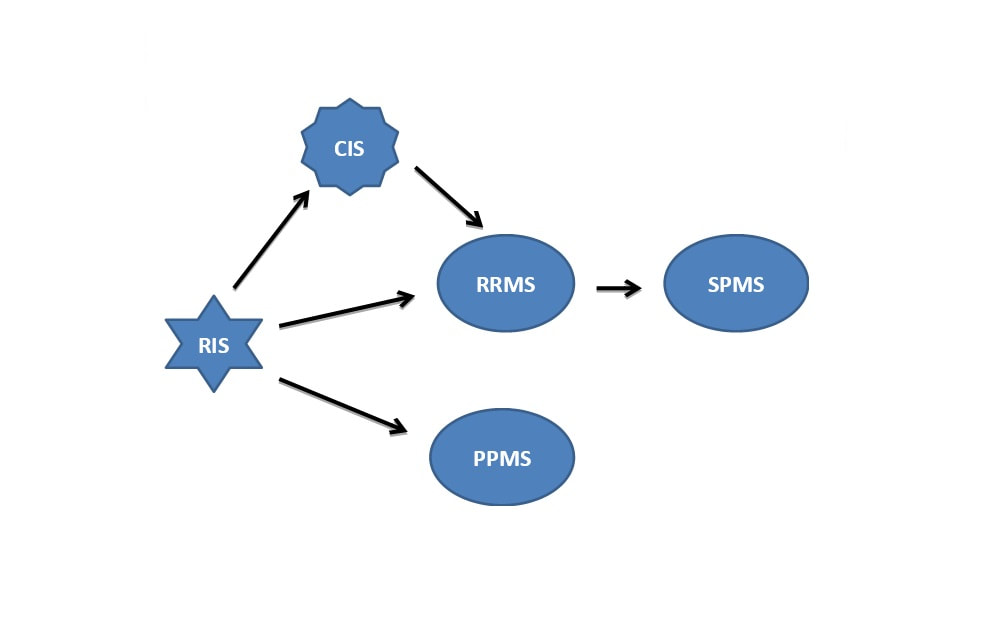
CIS- zespół izolowany klinicznie
Pierwszy w życiu epizod zaburzeń neurologicznych
Typowy dla młodych ( 20-40 lat)
Ostro lub podostro
największe nasilenie obj. w okr. 2-3 tyg.
Objawy co najmniej 24 godz. bez gorączki, infekcji, objawów encefalopatii
U 85% rozpoczyna się ostro
po czym następuje faza z okresami rzutów i remisji
Po 10 latach może przejść w fazę stopniowego stałego pogarszania się
U 15-20% od początku stale postępująca
Objawy typowe:
Zespół rdzeniowy (częściowe poprzeczne uszkodzenie rdzenia, parestezje, parcie na mocz)
Jednostronne zapalenie pozagałkowe n.II
Zespół pnia mózgu (podwójne widzenie, zaburzenia gałkoruchowe, oczopląs, porażenie międzyjądrowe, neuralgia n. V)
Zespół móżdżkowy (ataksja, oczopląs, zaburzenia równowagi, mowa dyzartryczna)
Zespół półkulowy (niedowład, zaburzenia czucia)
Objawy nietypowe:
Obustronne zapalenie nerwu wzrokowego
Całkowita oftalmoplegia
Encefalopatia, napady padaczkowe, ślepota korowa
Całkowite poprzeczne zapalenie rdzenia
Bóle głowy, zab. świadomości, izolowane zmęczenie i podrażnienie opon mózgowo rdzeniowych
Typowy dla młodych ( 20-40 lat)
Ostro lub podostro
największe nasilenie obj. w okr. 2-3 tyg.
Objawy co najmniej 24 godz. bez gorączki, infekcji, objawów encefalopatii
U 85% rozpoczyna się ostro
po czym następuje faza z okresami rzutów i remisji
Po 10 latach może przejść w fazę stopniowego stałego pogarszania się
U 15-20% od początku stale postępująca
Objawy typowe:
Zespół rdzeniowy (częściowe poprzeczne uszkodzenie rdzenia, parestezje, parcie na mocz)
Jednostronne zapalenie pozagałkowe n.II
Zespół pnia mózgu (podwójne widzenie, zaburzenia gałkoruchowe, oczopląs, porażenie międzyjądrowe, neuralgia n. V)
Zespół móżdżkowy (ataksja, oczopląs, zaburzenia równowagi, mowa dyzartryczna)
Zespół półkulowy (niedowład, zaburzenia czucia)
Objawy nietypowe:
Obustronne zapalenie nerwu wzrokowego
Całkowita oftalmoplegia
Encefalopatia, napady padaczkowe, ślepota korowa
Całkowite poprzeczne zapalenie rdzenia
Bóle głowy, zab. świadomości, izolowane zmęczenie i podrażnienie opon mózgowo rdzeniowych
CIS u dzieci
Częściej początek wieloogniskowy
U 16% występuje encefalopatia=>ADEM
ostre rozsiane zapalenie mózgu i rdzenia
Za SM przemawia:
min. 2 ogniska okołokomorowo
zmiany hypo- intensywne w T1
brak rozproszonych obustronnych hyperintensywnych zmian w T2
U 16% występuje encefalopatia=>ADEM
ostre rozsiane zapalenie mózgu i rdzenia
Za SM przemawia:
min. 2 ogniska okołokomorowo
zmiany hypo- intensywne w T1
brak rozproszonych obustronnych hyperintensywnych zmian w T2
Postać rzutowo-remisyjna RRMS
Najczęstsza 2K>M
Pogorszenia i poprawy
W okresie remisji stan stabilny
Pogorszenia i poprawy
W okresie remisji stan stabilny
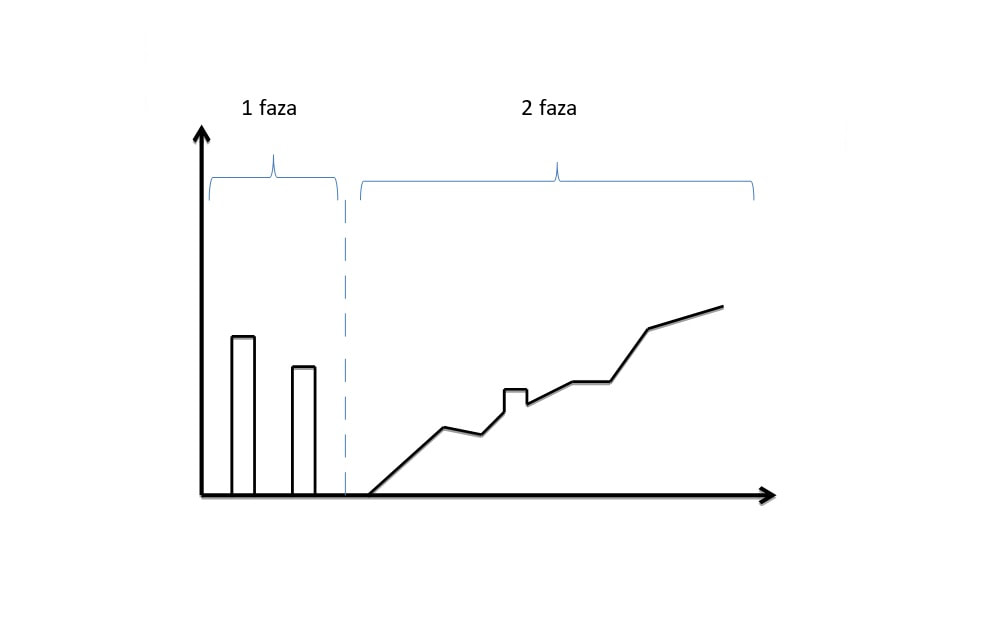
Przebieg RRMS
Początek:
Nasilenie obj. przez kilka dni/tygodni
Częściowa lub całkowita poprawa ( do 3mies. , niekiedy do 6 mies.)
W początkowym / wczesnym okresie możliwe całkowite zdrowienie ( wycofanie objawów)
U większości przechodzi w SPMS
(50% po 10 latach/ 90% po 25 latach)
Na początku dominujące objawy to:
Zaburzenia czuciowe
Zapalenie nerwu wzrokowego
Uszkodzenia struktur pnia mózgu
W późniejszej fazie rozwoju choroby:
Zaburzenia ruchowe
Zespół móżdżkowy
Zaburzenia zwieraczy
W późniejszej fazie utrzymują się resztkowe objawy
Kolejne rzuty zostawiają coraz większe zaburzenia neurologiczne
Predyktory konwersji w SPMS
Wysoka aktywność rzutowa w czasie pierwszych 2 lat choroby
Krótki interwał czasowy między pierwszym a drugim rzutem
Nasilenie obj. przez kilka dni/tygodni
Częściowa lub całkowita poprawa ( do 3mies. , niekiedy do 6 mies.)
W początkowym / wczesnym okresie możliwe całkowite zdrowienie ( wycofanie objawów)
U większości przechodzi w SPMS
(50% po 10 latach/ 90% po 25 latach)
Na początku dominujące objawy to:
Zaburzenia czuciowe
Zapalenie nerwu wzrokowego
Uszkodzenia struktur pnia mózgu
W późniejszej fazie rozwoju choroby:
Zaburzenia ruchowe
Zespół móżdżkowy
Zaburzenia zwieraczy
W późniejszej fazie utrzymują się resztkowe objawy
Kolejne rzuty zostawiają coraz większe zaburzenia neurologiczne
Predyktory konwersji w SPMS
Wysoka aktywność rzutowa w czasie pierwszych 2 lat choroby
Krótki interwał czasowy między pierwszym a drugim rzutem
Postać wtórnie postępująca SPMS
Po rzutach i remisjach przechodzi w fazę bez powrotu do stanu przed zaostrzeniem
Objawy narastają
Wzrost deficytu wraz z niepełnosprawnością
Objawy narastają
Wzrost deficytu wraz z niepełnosprawnością
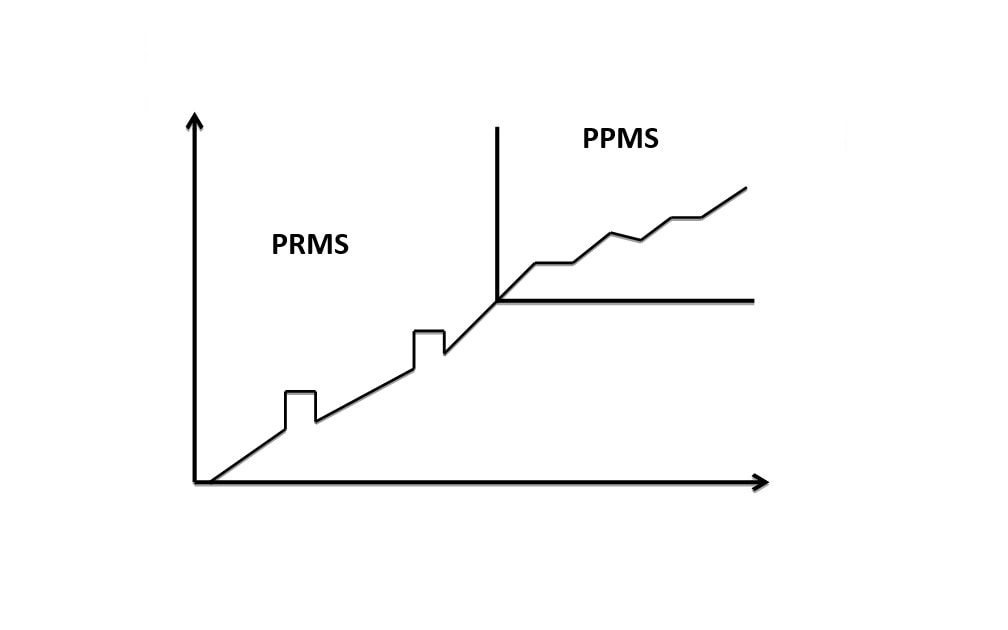
Postać pierwotnie postępująca PPMS
Najrzadsza K=M po 40rż
Od początku charakter powoli postępujący
Bez rzutów i remisji
U części chorych we wczesnym okresie może być 1 do 2 rzutów nakładających się na powolną progresję :
Postać postępująca z rzutami PRMS
Od początku charakter powoli postępujący
Bez rzutów i remisji
U części chorych we wczesnym okresie może być 1 do 2 rzutów nakładających się na powolną progresję :
Postać postępująca z rzutami PRMS
Diagnostyka różnicowania SM
Dla RRMS:
Zapalenie nerwu wzrokowego
Choroby zapalno demielinizacyjne:
zapalenie nerwów wzrokowych i rdzenia
ADEM- ostre rozsiane zapalenie mózgu i rdzenia
CRION- przewlekła nawracająca neuropatia nerwu wzrokowego
Zapalenia naczyń:
choroba Behceta
choroba Kawasaki
choroba Takayasu
SLA
olbrzymiokomórkowe zapalenie naczyń
zapalenie wielogózkowe
zespoł antyfosfolipidowy
zespoł Churga – Strauss
zespół Cogana
zespół Susaca
zespół Sjogrena
Choroby naczyniowe:
przednia niedokrwiena neuropatia nerwu wzrokowego
Choroby infekcyjne:
borelioza
bruceloza
histoplazmoza
kiła
toksoplazmoza
gróźlica
Zaburzenia metaboliczne i toksyczne:
niedobor wit. B12
zatrucie metanolem
Choroby mitochondrialne:
dziedziczna neuropatia nerwów wzrokowych Leberta
Choroby nowotworowe:
guzy przebiegające z uciskiem na nerw wzrokowy ( oponiak, guzy przyssadki)
Poprzeczne zapalenie rdzenia
Choroby autoimmunologiczne:
NMO
SLE
zespół Sjogrena
sarkoidoza
Choroby naczyniowejudar rdzenia:
malformacjienaczyniowe
Choroby infekcyjne:
borelioza
kiła
gróźlica
HIV
Choroby nowotworowe i zwyrodnieniowe kręgosłupa przebiegające z kompresją rdzenia
Zaburzenia toksyczne i metaboliczne:
niedobór wit. B12
niedobór miedzi
Choroby genetyczne:
dziedziczna paraplegia spastyczna
adrenoleukodystrofia
Objawy zespołu pniowego albo móżdżkowego
Choroby autoimmunologiczne:
ADEM
zespół Susaca
choroba Behceta
histiocytoza
SLA
zespół Sjógrena
sarkoidoza
pierwotne zapalenie naczyń CNS
Choroby naczniowe:
udar
malformacje naczyniowe
choroba małych naczyń
Choroby infekcyjne:
borelioza
kiła
gróźlica
HIV
PML
Zaburzenia toksyczne i metaboliczne:
środkowa mielinoliza mostu
Choroby nowotworowe:
pierwotny chłoniak mózgu
glejak
przerzuty do mózgu
Choroby genetyczne:
leukodystrofie
CADASIL
Dla PMS
Choroby przebiegajace z kompresja rdzenia:
spondyloza szyjna
guzy nowotworowe zewnątrzrdzeniowe
ropień nadtwardówkowy
Wady wrodzone:
Jamistość rdzenia
Choroby genetyczne:
dziedziczna paraplegia spastyczna
ataksja Friedreicha
ataksja rdzeniowo-móżdżkowe
adrenomieloneuropatia
Zaburzenia metaboliczne:
niedobór wit.B12
niedobór miedzi
fenyloketonuria
Choroby uładowe i CNS:
zapalenie nerwów wzrokowych i rdzenia
SLA
zespół Sjogrena
neurosarkoidoza
zapalenia naczyń
Choroby infekcyjne:
HIV
kiła
bruceloza
Choroby neurozwyrodnieniowe:
stwardnienie zanikowe boczne i pierwotne
stwardnienie boczne
zanik wieloukładowy
Choroby naczyniowe:
CADASIL
choroba małych naczyń
przetoka tętniczo-żylna opony twardej
Zespoły paranowotworowe:
podostre zwyrodnienie móżdżku
Zapalenie nerwu wzrokowego
Choroby zapalno demielinizacyjne:
zapalenie nerwów wzrokowych i rdzenia
ADEM- ostre rozsiane zapalenie mózgu i rdzenia
CRION- przewlekła nawracająca neuropatia nerwu wzrokowego
Zapalenia naczyń:
choroba Behceta
choroba Kawasaki
choroba Takayasu
SLA
olbrzymiokomórkowe zapalenie naczyń
zapalenie wielogózkowe
zespoł antyfosfolipidowy
zespoł Churga – Strauss
zespół Cogana
zespół Susaca
zespół Sjogrena
Choroby naczyniowe:
przednia niedokrwiena neuropatia nerwu wzrokowego
Choroby infekcyjne:
borelioza
bruceloza
histoplazmoza
kiła
toksoplazmoza
gróźlica
Zaburzenia metaboliczne i toksyczne:
niedobor wit. B12
zatrucie metanolem
Choroby mitochondrialne:
dziedziczna neuropatia nerwów wzrokowych Leberta
Choroby nowotworowe:
guzy przebiegające z uciskiem na nerw wzrokowy ( oponiak, guzy przyssadki)
Poprzeczne zapalenie rdzenia
Choroby autoimmunologiczne:
NMO
SLE
zespół Sjogrena
sarkoidoza
Choroby naczyniowejudar rdzenia:
malformacjienaczyniowe
Choroby infekcyjne:
borelioza
kiła
gróźlica
HIV
Choroby nowotworowe i zwyrodnieniowe kręgosłupa przebiegające z kompresją rdzenia
Zaburzenia toksyczne i metaboliczne:
niedobór wit. B12
niedobór miedzi
Choroby genetyczne:
dziedziczna paraplegia spastyczna
adrenoleukodystrofia
Objawy zespołu pniowego albo móżdżkowego
Choroby autoimmunologiczne:
ADEM
zespół Susaca
choroba Behceta
histiocytoza
SLA
zespół Sjógrena
sarkoidoza
pierwotne zapalenie naczyń CNS
Choroby naczniowe:
udar
malformacje naczyniowe
choroba małych naczyń
Choroby infekcyjne:
borelioza
kiła
gróźlica
HIV
PML
Zaburzenia toksyczne i metaboliczne:
środkowa mielinoliza mostu
Choroby nowotworowe:
pierwotny chłoniak mózgu
glejak
przerzuty do mózgu
Choroby genetyczne:
leukodystrofie
CADASIL
Dla PMS
Choroby przebiegajace z kompresja rdzenia:
spondyloza szyjna
guzy nowotworowe zewnątrzrdzeniowe
ropień nadtwardówkowy
Wady wrodzone:
Jamistość rdzenia
Choroby genetyczne:
dziedziczna paraplegia spastyczna
ataksja Friedreicha
ataksja rdzeniowo-móżdżkowe
adrenomieloneuropatia
Zaburzenia metaboliczne:
niedobór wit.B12
niedobór miedzi
fenyloketonuria
Choroby uładowe i CNS:
zapalenie nerwów wzrokowych i rdzenia
SLA
zespół Sjogrena
neurosarkoidoza
zapalenia naczyń
Choroby infekcyjne:
HIV
kiła
bruceloza
Choroby neurozwyrodnieniowe:
stwardnienie zanikowe boczne i pierwotne
stwardnienie boczne
zanik wieloukładowy
Choroby naczyniowe:
CADASIL
choroba małych naczyń
przetoka tętniczo-żylna opony twardej
Zespoły paranowotworowe:
podostre zwyrodnienie móżdżku
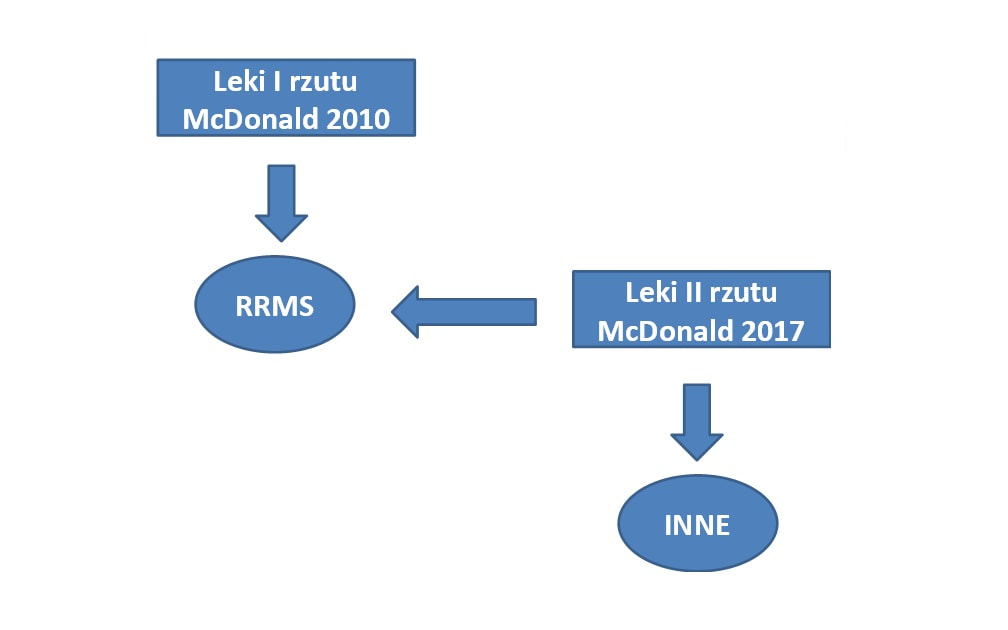
Kryteria McDonalda 2010
DIS-rozsianie w przestrzeni = Kryterium wieloogniskowości w MR
Co najmniej 1 ognisko w sekw. T2 w obrębie min. 2 z 4 obszarów
Przykomorowo (okołokomorowo)
Podkorowo
Podnamiotowo
W rdzeniu kręgowym
Nie jest wymagane wzmocnienie kontrastowe
Przykomorowo (okołokomorowo)
Podkorowo
Podnamiotowo
W rdzeniu kręgowym
Nie jest wymagane wzmocnienie kontrastowe
DIT-rozsianie w czasie = Kryterium dynamiki w MR
Obecność nowego ogniska w sekw. T2
Obecność ogniska wykazującego wzmocnienie kontrastowe w kolejnym badaniu MR
Równoczesna obecność bezobjawowych ognisk nie wzmacniających się i wzmacniających się po podaniu kontrastu
Niezależność od upływu czasu między badaniami MR
Obecność ogniska wykazującego wzmocnienie kontrastowe w kolejnym badaniu MR
Równoczesna obecność bezobjawowych ognisk nie wzmacniających się i wzmacniających się po podaniu kontrastu
Niezależność od upływu czasu między badaniami MR
Postać rzutowo -remisyjna
Min.2 rzuty
Objawy z min. 2 ognisk
lub
objawy z 1 ogniska przy udokumentowanym rzucie w przeszłości
Bez dodatkowych kryteriów
Min.2 rzuty
Objawy z 1 ogniska
Rozsianie w przestrzeni (DIS)
lub
oczekiwanie na drugi rzut z innego niż dotychczasowe ogniska OUN
Bez znaczenia wzmocnienie kontrastowe
1 rzut
Objawy z min. 2 ognisk
Rozsianie w czasie (DIT)
lub
Oczekiwanie na drugi rzut
1 rzut
Objawy z jednego ogniska
Rozsianie w czasie i przestrzeni (DIT i DIS)
Objawy z min. 2 ognisk
lub
objawy z 1 ogniska przy udokumentowanym rzucie w przeszłości
Bez dodatkowych kryteriów
Min.2 rzuty
Objawy z 1 ogniska
Rozsianie w przestrzeni (DIS)
lub
oczekiwanie na drugi rzut z innego niż dotychczasowe ogniska OUN
Bez znaczenia wzmocnienie kontrastowe
1 rzut
Objawy z min. 2 ognisk
Rozsianie w czasie (DIT)
lub
Oczekiwanie na drugi rzut
1 rzut
Objawy z jednego ogniska
Rozsianie w czasie i przestrzeni (DIT i DIS)
Postać postępująca-pierwotnie
Bez rzutów
Stałe pogarszanie się stanu neurologicznego
Min. 1 rok narastania objawów plus 2z3:
Dowody na rozsianie w przestrzeni: min. 1 ognisko w T2 w miejscu typowym (bez rdzenia)
Dowody na rozsianie w czasie w rdzeniu kręgowym:min.2 ogniska w T2 (wzmocnienie kontrastowe bez znaczenia)
Prążki oligoklonalne w PMR lub index IgG
Stałe pogarszanie się stanu neurologicznego
Min. 1 rok narastania objawów plus 2z3:
Dowody na rozsianie w przestrzeni: min. 1 ognisko w T2 w miejscu typowym (bez rdzenia)
Dowody na rozsianie w czasie w rdzeniu kręgowym:min.2 ogniska w T2 (wzmocnienie kontrastowe bez znaczenia)
Prążki oligoklonalne w PMR lub index IgG
Kryteria McDonalda 2017 - zmiany
PMR- 2 lub więcej prążków (nieobecnych w surowicy)=> dowód na rozsianie w czasie
Odejście od różnicowania zmian objawowych i bezobjawowych w MR
Zmiany korowe równie ważne co przykorowe
Odejście od różnicowania zmian objawowych i bezobjawowych w MR
Zmiany korowe równie ważne co przykorowe
Kryteria McDonalda 2017
Postać rzutowo -remisyjna
Postać rzutowo -remisyjna
Min.2 rzuty
Objawy z min. 2 ognisk
lub
objawy z 1 ogniska przy udokumentowanym rzucie w przeszłości
Bez dodatkowych kryteriów
Min.2 rzuty
Objawy z 1 ogniska
Rozsianie w przestrzeni (DIS)
lub
oczekiwanie na drugi rzut z innego niż dotychczasowe ogniska OUN
Bez znaczenia wzmocnienie kontrastowe
1 rzut
Objawy z min. 2 ognisk
Rozsianie w czasie (DIT)
lub
Oczekiwanie na drugi rzut
Prażki oligoklonalne w PMR
1 rzut
Objawy z jednego ogniska
Rozsianie w czasie i przestrzeni (DIT i DIS)
Oczekiwanie na kolejny rzut
Prażki oligoklonalne w PMR
Objawy z min. 2 ognisk
lub
objawy z 1 ogniska przy udokumentowanym rzucie w przeszłości
Bez dodatkowych kryteriów
Min.2 rzuty
Objawy z 1 ogniska
Rozsianie w przestrzeni (DIS)
lub
oczekiwanie na drugi rzut z innego niż dotychczasowe ogniska OUN
Bez znaczenia wzmocnienie kontrastowe
1 rzut
Objawy z min. 2 ognisk
Rozsianie w czasie (DIT)
lub
Oczekiwanie na drugi rzut
Prażki oligoklonalne w PMR
1 rzut
Objawy z jednego ogniska
Rozsianie w czasie i przestrzeni (DIT i DIS)
Oczekiwanie na kolejny rzut
Prażki oligoklonalne w PMR
Postać postępująca -pierwotnie
Bez rzutów
Stałe pogarszanie się stanu neurologicznego
Min. 1 rok narastania objawów plus 2z3:
Dowody na rozsianie w przestrzeni: min. 1 ognisko w T2 w miejscu typowym (bez rdzenia)
Dowody na rozsianie w czasie w rdzeniu kręgowym:min.2 ogniska w T2 (wzmocnienie kontrastowe bez znaczenia)
Prążki oligoklonalne w PMR lub index IgG
Stałe pogarszanie się stanu neurologicznego
Min. 1 rok narastania objawów plus 2z3:
Dowody na rozsianie w przestrzeni: min. 1 ognisko w T2 w miejscu typowym (bez rdzenia)
Dowody na rozsianie w czasie w rdzeniu kręgowym:min.2 ogniska w T2 (wzmocnienie kontrastowe bez znaczenia)
Prążki oligoklonalne w PMR lub index IgG
Leczenie rzutu-złoty standard
Metyloprednizolon iv. 0,5-1,0g/24h 3-5 dni
W szczególności w zapaleniu nerwu wzrokowego i przy rzutach z znacznymi deficytami neurologicznymi
Leczenie rzutu inne możliwości:
plazmafereza
immunoglobuliny dożylne ( IVIg )
W szczególności w zapaleniu nerwu wzrokowego i przy rzutach z znacznymi deficytami neurologicznymi
Leczenie rzutu inne możliwości:
plazmafereza
immunoglobuliny dożylne ( IVIg )
DMT-leczenie modyfikujące przebieg choroby
Do oceny skuteczności leczenia lekami modulującymi korzysta się z parametru NEDA (wskaźnik skuteczności leczenia)
NEDA-parametr braku aktywności choroby
Brak rzutu
Brak progresji niesprawności (EDSS)
Brak progresji radiologicznej
Brak zmniejszenia objętości mózgu
Łańcuchy lekkie neurofilamentów (NfL) w PMR- parametr w normie
Leczenie
Należy leczyć aktywne SM:
W ciągu 12 miesięcy obecność
min.1 rzutu
min. 1 zmiany Gd(+)/ nowe zmiany w T2
Im wcześniej tym lepiej
Największy wpływ leczenia w aktywnej fazie zapalnej
Po osiągnięciu niepełnosprawności EDSS 3.0 skuteczność leczenia zmniejsza się
Brak rzutu
Brak progresji niesprawności (EDSS)
Brak progresji radiologicznej
Brak zmniejszenia objętości mózgu
Łańcuchy lekkie neurofilamentów (NfL) w PMR- parametr w normie
Leczenie
Należy leczyć aktywne SM:
W ciągu 12 miesięcy obecność
min.1 rzutu
min. 1 zmiany Gd(+)/ nowe zmiany w T2
Im wcześniej tym lepiej
Największy wpływ leczenia w aktywnej fazie zapalnej
Po osiągnięciu niepełnosprawności EDSS 3.0 skuteczność leczenia zmniejsza się
Schematy terapeutyczne
Indukcyjny- rozpoczęcie leczenia od najskuteczniejszych leków (mniejsze bezpieczeństwo, uciążliwe monitorowanie)
Eskalacyjny (podtrzymujący)- rozpoczęcie leczenia od leków o mniejszej skuteczności ale o większym bespieczeństwie, stopniowo przechodząc przy braku efektów do terapi lekami o większym potencjale przeciwzapalnym.
Eskalacyjny (podtrzymujący)- rozpoczęcie leczenia od leków o mniejszej skuteczności ale o większym bespieczeństwie, stopniowo przechodząc przy braku efektów do terapi lekami o większym potencjale przeciwzapalnym.
Terapia podtrzymująca- przewlekła, ciąśgła, o skuteczności od niskiej do wysokiej, o niskim ryzyku. Efekt leczniczy utrzymuje się podczas stosowania ( powoduje zmiany funkcjonowania układu immunologicznego tylko w okresie aktywnego leczenia). Może być z czasem intensypikowana. Dzieli się na taką, która powoduje immunomodulację ( Interferon beta, Octan Glatimeru, Teryflunomid) i taką która powoduje immunosupresję ( Fingolimod, Natalizumab, Fumaran Dimetylu)
Terapia rekonstytucyjna- krótkoterminowa, o skuteczności bardzo wysokiej, o wysokim ryzyku. Charakteryzuje się długotrwałą remisją dającą nadzieję na wyleczenie. Wywołuje długotrwałe zmiany funkcjonowania układu immunologicznego. Dzieli się ją na taką, która działa wybiórczo na adaptacyjny układ immunologiczny ( Kladrybina) i taką która działa zarówno na wrodzony jak i na adaptacyjny układ immunologiczny ( Mitoksantron, Alemtuzumab)
Terapia rekonstytucyjna- krótkoterminowa, o skuteczności bardzo wysokiej, o wysokim ryzyku. Charakteryzuje się długotrwałą remisją dającą nadzieję na wyleczenie. Wywołuje długotrwałe zmiany funkcjonowania układu immunologicznego. Dzieli się ją na taką, która działa wybiórczo na adaptacyjny układ immunologiczny ( Kladrybina) i taką która działa zarówno na wrodzony jak i na adaptacyjny układ immunologiczny ( Mitoksantron, Alemtuzumab)
Postacie objęte programem
Rzutowo - remisyjna
Szybko rozwijająca się ciężka postać SM
Pierwotnie postępująca
Wtórnie postępująca nowość
Pierwsza i druga linia
Leki z pierwszej lini (pierwszego rzutu)
Leki z drugiej lini (drugiego rzutu)
Leki z drugiej lini (drugiego rzutu)
Podział dotyczy postaci rzutowo remisyjnej. W pozostałych postaciach bez podziału (stosowane są leki z drugiej lini)
Pierwsza linia/ Pierwszy rzut
Interferon beta 1 a (im 1xtyg,sc 3xtyg) Avonex, Rebif
Interferon beta 1 b(sc co 2 dz) Extavia, Betaferon
Octan glatirameru (sc 3xtyg) Copaxone Remurel
Peginterferon beta 1a (sc 1x2tyg)
Fumaran dimetylu (p.o 2x240mg) Tecfidera
Teryflunomid(p.o 1x14mg) Aubagio
Alemtuzumab – (iv 12mg przez 5 dni) Lemtrada tylko dla szybko postępującej postaci Res
Interferon beta 1 b(sc co 2 dz) Extavia, Betaferon
Octan glatirameru (sc 3xtyg) Copaxone Remurel
Peginterferon beta 1a (sc 1x2tyg)
Fumaran dimetylu (p.o 2x240mg) Tecfidera
Teryflunomid(p.o 1x14mg) Aubagio
Alemtuzumab – (iv 12mg przez 5 dni) Lemtrada tylko dla szybko postępującej postaci Res
Druga linia dla RRMS
Brak odpowiedzi na leczenie pierwszą linią (co najmniej rok leczenia)
Rzut- liczba i ciężkość:
Rzut umiarkowany -2 lub więcej wymagających leczenia sterydami (EDSS o 1-2pkt lub o 2pkt w zakresie jednego lub dwóch układów funkcjonalnych lub o 1 pkt w zakresie czterech lub większej liczby układów funkcjonalnych)
Rzut ciężki -1 po pół roku
( wzrost większy niż w rzucie umiarkowanym)
Zmiany w MR po każdym roku- jedno z dwóch
Więcej niż jedna nowa zmiana Gd dodatnia
Więcej niż dwie nowe zmiany w sek. T2
Druga linia/Drugi rzut
Fingolimod (p.o 1x0,5mg) Gilenya
Natalizumab (iv- 300mg we wlewie 100ml 0,9%Na Cl co 4 tyg.) Tysabri
Okrelizumab (iv 300mg wlew, po 2 tyg. następny, potem co 6 miesięcy 600mg dożylnie) Ocrevus
Kladrybina ( p.o 3,5mg/kg/2 lata 1 cykl/rok =1,75mg/kg stosowany 2 tyg. przez 2 pierwsze miesiące po tyg. 1 tydz.=4-5dni po 10-20mg) Mavenclad
Rzut- liczba i ciężkość:
Rzut umiarkowany -2 lub więcej wymagających leczenia sterydami (EDSS o 1-2pkt lub o 2pkt w zakresie jednego lub dwóch układów funkcjonalnych lub o 1 pkt w zakresie czterech lub większej liczby układów funkcjonalnych)
Rzut ciężki -1 po pół roku
( wzrost większy niż w rzucie umiarkowanym)
Zmiany w MR po każdym roku- jedno z dwóch
Więcej niż jedna nowa zmiana Gd dodatnia
Więcej niż dwie nowe zmiany w sek. T2
Druga linia/Drugi rzut
Fingolimod (p.o 1x0,5mg) Gilenya
Natalizumab (iv- 300mg we wlewie 100ml 0,9%Na Cl co 4 tyg.) Tysabri
Okrelizumab (iv 300mg wlew, po 2 tyg. następny, potem co 6 miesięcy 600mg dożylnie) Ocrevus
Kladrybina ( p.o 3,5mg/kg/2 lata 1 cykl/rok =1,75mg/kg stosowany 2 tyg. przez 2 pierwsze miesiące po tyg. 1 tydz.=4-5dni po 10-20mg) Mavenclad
Postać szybka RES
co najmniej 2 rzuty wymagające leczenia sterydami powodujące niesprawność ( w czasie rzutu EDSS o min. 2pkt)
MR
Więcej niż 1 nowa zmiana Gd dodatnia
lub
Więcej niż 2 nowe zmiany w sekwencji T2
( oba parametry spełnione)
Postać szybka RES
Fingolimod
Natalizumab
Kladrybina
Alemtuzumab
Postać pierwotnie postępująca
Okrelizumab
Wtórnie postępująca postać
Sipolimod ( Mayzent) p.o
Zatwierdzony 20 stycznia 2020r przez KE do leczenia aktywnej postaci SPMS
Zatwierdzony 20 stycznia 2020r przez KE do leczenia aktywnej postaci SPMS
Definicje
Definicja rzutu
Definicja rzutu
Monofazowy epizod kliniczny opisany przez pacjenta i obiektywnie odzwierciedlony jako incydent demielinizacji w OUN ( pojawienie się nowych lub nasilenie dotychczasowych objawów)
rozwija się pod ostro lub ostro
trwa co najmniej 24 godz.
następuje poprawa lub nie
bez obecności gorączki lub infekcji
rozwija się pod ostro lub ostro
trwa co najmniej 24 godz.
następuje poprawa lub nie
bez obecności gorączki lub infekcji
Rzut rzekomy
Nawrót objawów klinicznych poprzedniego rzutu w wyniku przeciążenia układu nerwowego
Krótkotrwałe objawy neurologiczne ( ustępują po usunięciu czynnika sprawczego)
Bez nowych zmian demielinizacyjnych
Wywołane przez:
stres, upał, infekcję, wysiłek fizyczny, zmęczenie
Nawrót objawów klinicznych poprzedniego rzutu w wyniku przeciążenia układu nerwowego
Krótkotrwałe objawy neurologiczne ( ustępują po usunięciu czynnika sprawczego)
Bez nowych zmian demielinizacyjnych
Wywołane przez:
stres, upał, infekcję, wysiłek fizyczny, zmęczenie
HAD
Wysoka aktywność choroby mimo leczenia immunomodulującego ( u pacjentów leczonych)
Bez odpowiedzi na pełen min. roczny cykl leczenia jednym lekiem modulującym
Min. 1 rzut w ciągu roku leczenia
Min 1 zmiana wzmocniona kontrastowo
U pacjent. z min. 9 zmianami hiper w T2
Bez odpowiedzi na pełen min. roczny cykl leczenia jednym lekiem modulującym
Min. 1 rzut w ciągu roku leczenia
Min 1 zmiana wzmocniona kontrastowo
U pacjent. z min. 9 zmianami hiper w T2
RIS- zespół izolowany radiologicznie
Zmiany w MRI sugerujące SM
Brak objawów klinicznych
Może ulec konwersji do SM
Obecność ognisk rozsianych w przestrzeni:
Min.1 zmiana hiper w T2 w 2 z 4 typowych lokalizacji( okołokomorowo, korowo/podkorowo,podnamiotowo, rdzeń kręgowy)
Brak objawów klinicznych
Może ulec konwersji do SM
Obecność ognisk rozsianych w przestrzeni:
Min.1 zmiana hiper w T2 w 2 z 4 typowych lokalizacji( okołokomorowo, korowo/podkorowo,podnamiotowo, rdzeń kręgowy)
Aktywność
Dla RRMS i CIS aktywność = rzut choroby lub obecność zmian:
nowych lub powiększających się w T2
wzmacniających się kontrastowo w T1
Dla postaci postępującej:
Obecność progresji bez remisji w określonym przedziale czasowym( 1 rok)
Liczba i objętość zmian w T1, atrofia mózgu zmiany w transferze magnetyzacji
nowych lub powiększających się w T2
wzmacniających się kontrastowo w T1
Dla postaci postępującej:
Obecność progresji bez remisji w określonym przedziale czasowym( 1 rok)
Liczba i objętość zmian w T1, atrofia mózgu zmiany w transferze magnetyzacji
Atak, rzut, zaostrzenie, zespół izolowany klinicznie- CIS ( jeśli to pierwszy epizod) są synonimami ( według kryteriów 2017 ).
Czynniki prognostyczne-rokowanie lepsze vs gorsze
Rasa kaukaska vs afroamerykanie lub inna
Kobiety vs mężczyźni
Młodszy wiek vs starszy wiek
Początek jednoogniskowy vs wieloogniskowy
Minimalne zajęcie kory mózgu vs wczesne
Początek w postaci zapalenia nerwu II lub izolowanych objawów czuciowych vs objawy ruchowe, móżdżkowe lub z pęcherza moczowego/jelit
Nieliczne rzuty (pierwsze 2-5 lata) vs liczne
Długotrwała remisja po pierwszym rzucie vs krótkie okresy między rzutami
Łagodny rzut vs ciężki
Brak niepełnosprawności vs jej obecność
Mała liczba zmian w MRI vs większa
NEDA po 2 latach vs aktywność po 2 latach
Wczesne rozpoczęcie leczenia vs opóźnione
Niskie stężenie Nfl w PMR <386ng/l vs wysokie
Brak prążków oligoklonalnych IgG vs obecność
Brak prążków IgM vs obecność
Kobiety vs mężczyźni
Młodszy wiek vs starszy wiek
Początek jednoogniskowy vs wieloogniskowy
Minimalne zajęcie kory mózgu vs wczesne
Początek w postaci zapalenia nerwu II lub izolowanych objawów czuciowych vs objawy ruchowe, móżdżkowe lub z pęcherza moczowego/jelit
Nieliczne rzuty (pierwsze 2-5 lata) vs liczne
Długotrwała remisja po pierwszym rzucie vs krótkie okresy między rzutami
Łagodny rzut vs ciężki
Brak niepełnosprawności vs jej obecność
Mała liczba zmian w MRI vs większa
NEDA po 2 latach vs aktywność po 2 latach
Wczesne rozpoczęcie leczenia vs opóźnione
Niskie stężenie Nfl w PMR <386ng/l vs wysokie
Brak prążków oligoklonalnych IgG vs obecność
Brak prążków IgM vs obecność
Leczenie objawowe
Wsparcie leczenia immunomodulującego
Jedyna forma leczenia przy braku skuteczności DMT
Jedyna forma leczenia przy braku skuteczności DMT
Depresja
Trójpierścieniowe leki przeciwdepresyjne ( nieselektywne inh. wychwytu zwrotnego serotoniny i noradrenaliny):
Amitryptylina
Doksepina
Klomipramina
Selektywne inhibitory wychwytu zwrotnego serotoniny (SSRI):
Citalopram
Escitalopram
Fluoksetyna
Fluwoksamina
Paroksetyna
SertralinaInne
Inne:
Mianseryna
Mitrazepina
Moklobemid
Reboksetyna
Tianeptyna
Trazodon
Drżenie
Propranolol
Metoprolol
Prymidon
Klonazepam
Fenytoina
Karbamazepina
Gabapentyna
Memantyna
Topiramat
Izoniazyd
Toksyna botulinowa
Stymulacja (DBS) jadra brzusznego pośredniego wzgórza
Także ondasetron, famprydyna
Poza tym korzystny wpływ natalizumabu
Zmęczenie
Amantadyna- udowodniona
Acetyl-L-karnityna
Modafinil
Famprydyna, pemolina, metylofenidat
Medytacja i praktykowanie mindfluness
Spastyczność
Baklofen
Tyzanidyna
Tolperyzon
Gabapentyna
Nabiksimols
Toksyna botulinowa
Pompa baklofenowa
Zaburzenia chodu
famprydyna
Zaburzenia mikcji
Naglące mikcje
Leki antycholinergiczne:
Oksybutynina (I generacja)
Tolterodyna (II generacja)
Solifenacyna (IV generacja)
Nie powinno się stosować przy zaleganiu moczu po mikcji (> 200ml) chyba że stosowane jest samocewnikowanie
Wybiórczy agonista rec. beta3adrenergicznych
mirabegron
Toksyna botulinowa
Problem z oddaniem moczu:
Doksazosyna , Alfuzosyna, Baklofen, Tamsulozyna, Toksyna botulinowa
Trójpierścieniowe leki przeciwdepresyjne ( nieselektywne inh. wychwytu zwrotnego serotoniny i noradrenaliny):
Amitryptylina
Doksepina
Klomipramina
Selektywne inhibitory wychwytu zwrotnego serotoniny (SSRI):
Citalopram
Escitalopram
Fluoksetyna
Fluwoksamina
Paroksetyna
SertralinaInne
Inne:
Mianseryna
Mitrazepina
Moklobemid
Reboksetyna
Tianeptyna
Trazodon
Drżenie
Propranolol
Metoprolol
Prymidon
Klonazepam
Fenytoina
Karbamazepina
Gabapentyna
Memantyna
Topiramat
Izoniazyd
Toksyna botulinowa
Stymulacja (DBS) jadra brzusznego pośredniego wzgórza
Także ondasetron, famprydyna
Poza tym korzystny wpływ natalizumabu
Zmęczenie
Amantadyna- udowodniona
Acetyl-L-karnityna
Modafinil
Famprydyna, pemolina, metylofenidat
Medytacja i praktykowanie mindfluness
Spastyczność
Baklofen
Tyzanidyna
Tolperyzon
Gabapentyna
Nabiksimols
Toksyna botulinowa
Pompa baklofenowa
Zaburzenia chodu
famprydyna
Zaburzenia mikcji
Naglące mikcje
Leki antycholinergiczne:
Oksybutynina (I generacja)
Tolterodyna (II generacja)
Solifenacyna (IV generacja)
Nie powinno się stosować przy zaleganiu moczu po mikcji (> 200ml) chyba że stosowane jest samocewnikowanie
Wybiórczy agonista rec. beta3adrenergicznych
mirabegron
Toksyna botulinowa
Problem z oddaniem moczu:
Doksazosyna , Alfuzosyna, Baklofen, Tamsulozyna, Toksyna botulinowa
Specjalne warianty kliniczne SM
1. Związane z aktywnością przebiegu
2. Związane z przebiegiem postępującym
3. Związane z wiekiem
2. Związane z przebiegiem postępującym
3. Związane z wiekiem
Związek z aktywnością przebiegu (ad 1)
Postać łagodna SM
Wysoce aktywne SM (charakteryzuje RRMS)
Warianty uważane za agresywne:
Stwardnienie koncentryczne Balo
Wariant Marburga SM
Mielinoklasyczne stwardnienierozlane
Rzekomoguzkowe SM
Wysoce aktywne SM (charakteryzuje RRMS)
Warianty uważane za agresywne:
Stwardnienie koncentryczne Balo
Wariant Marburga SM
Mielinoklasyczne stwardnienierozlane
Rzekomoguzkowe SM
Postać łagodna SM (BMS)
Postać z minimalną niesprawnością ruchową po długim okresie od pierwszych objawów
EDSS poniżej 3,0 przez około 15 lat
W większości przebieg rzutowo remisyjny (po 20 latach trwania tylko RRMS)
Rzadziej postać pierwotnie postępująca PPMS
Postać Hirano ( klinicznie ciche SM)-skrajna postać BMS= obecność plak bez objawów
Monosymptomatyczny początek: zapalenie n.II lub zaburzenia czucia
Pełna remisja objawów po pierwszym rzucie
Niski wskaźnik rzutów w pierwszych latach choroby (1 rzut w czasie 5 lat)
Niewielka liczba zmian wewnątrzkorowych
Niska objętość zmian korowych
Powolne narastanie atrofii mózgu
Niewielka liczba i niska objętość zmian w MR
Niewielkie natężenie atrofii rdzenia
Nieobecność zaburzeń funkcji poznawczych, depresji, zmęczenia ( prawdziwie łagodne SM)
SM o przebiegu agresywnym (AMS)
Min 1 z poniższych:
EDSS 4 w czasie 5 lat od pierwszych objawów
Min. 2 rzuty z niekompletną poprawą w rok
Min. 2 badania MR z nowymi / powiększajacymi się ogniskami w T2 lub ognisko Gd (+) mimo leczenia
Brak odpowiedzi na leczenie do roku czasu
Wysoce aktywne SM (HAMS)
Min. 2 rzuty w rok przed terapią i min. 1 ognisko Gd(+) w trakcie rozpoczęcia terapii
W czasie leczenia przez rok min. 1 rzut i min. 1 ognisko Gd(+) lub 9 ognisk T2 w trakcie rozpoczęcia terapii
Szybko rozwijające się ciężkie SM (RESMS)
Min.2 rzuty w roku przed rozpoczęciem terapii
Min 1 ognisko Gd (+) w momencie rozpoczęcia terapii
Warianty agresywne:
Stwardnienie koncentryczne Balo (BCS)
Rzadka z objawami między 3 a 62 r.ż
2K>M najczęściej populacja Azji Wschodniej
Trzy fazy: monofazowy samoograniczający się/
Rzutowo remisyjny/Klasyczny ostry lub podostry ze stałą progresją
W T1 pierścienie naprzemienne izo i hipo
W T2 hiper centrum sztormowe otoczone hiperintensywnymi lamelami min.2 pierścienie
Patologicznie warstwy prawidłowe i zdemielinizowane naprzemiennie, spiralnie ułożone ( liście cebuli)
Wariant Marburga (MvMS)
Postać złośliwa – śmierć/ ciężka niepełnosprawność w kilka miesięcy do roku
Młodzi dorośli
Często poprzedzone chorobą z gorączką
W PMR bez prążków i pleocytozy
W T2 hiper rozsiane, różne wielkości (półkule i pień mózgu a także możliwy rdzeń kręgowy)
Z obecnością obrzęku
Stwardnienie rozlane Schildera (MDS)
M>K między 7 a 12 r.ż
Początek gwałtowny z obj. psychiatrycznymi
Plaka olbrzymia
Nietypowe objawy SM
Nieobecne prążki i pleocytoza w PMR
W MR 1 lub 2 ogniska symetryczne min. 2x3cm ze wzmocnieniem obrączkowym
Rzekomoguzowe SM (TMS)
Pojedyncza duża zmiana demielinizacyjna
Średnica powyżej 2 cm
Efekt masy
Obrzęk
Obrączkowe wzmocnienie
Występuje zazwyczaj między 20 a 30 r.ż K>M
Rzekomoguzowe zmiany demielinizacyjne (TDL)
Rozpoznanie radiologiczne
Zmiana powyżej 2 cm hipo w T1 i hiper w T2
Zmiany pojedyncze lub mnogie
Występują również w różnych idiopatycznych zapalno demielinizacyjnych chorobach mózgu
Mogą być wynikiem leczenia fingolimodem lub natalizumabem
Postać z minimalną niesprawnością ruchową po długim okresie od pierwszych objawów
EDSS poniżej 3,0 przez około 15 lat
W większości przebieg rzutowo remisyjny (po 20 latach trwania tylko RRMS)
Rzadziej postać pierwotnie postępująca PPMS
Postać Hirano ( klinicznie ciche SM)-skrajna postać BMS= obecność plak bez objawów
Monosymptomatyczny początek: zapalenie n.II lub zaburzenia czucia
Pełna remisja objawów po pierwszym rzucie
Niski wskaźnik rzutów w pierwszych latach choroby (1 rzut w czasie 5 lat)
Niewielka liczba zmian wewnątrzkorowych
Niska objętość zmian korowych
Powolne narastanie atrofii mózgu
Niewielka liczba i niska objętość zmian w MR
Niewielkie natężenie atrofii rdzenia
Nieobecność zaburzeń funkcji poznawczych, depresji, zmęczenia ( prawdziwie łagodne SM)
SM o przebiegu agresywnym (AMS)
Min 1 z poniższych:
EDSS 4 w czasie 5 lat od pierwszych objawów
Min. 2 rzuty z niekompletną poprawą w rok
Min. 2 badania MR z nowymi / powiększajacymi się ogniskami w T2 lub ognisko Gd (+) mimo leczenia
Brak odpowiedzi na leczenie do roku czasu
Wysoce aktywne SM (HAMS)
Min. 2 rzuty w rok przed terapią i min. 1 ognisko Gd(+) w trakcie rozpoczęcia terapii
W czasie leczenia przez rok min. 1 rzut i min. 1 ognisko Gd(+) lub 9 ognisk T2 w trakcie rozpoczęcia terapii
Szybko rozwijające się ciężkie SM (RESMS)
Min.2 rzuty w roku przed rozpoczęciem terapii
Min 1 ognisko Gd (+) w momencie rozpoczęcia terapii
Warianty agresywne:
Stwardnienie koncentryczne Balo (BCS)
Rzadka z objawami między 3 a 62 r.ż
2K>M najczęściej populacja Azji Wschodniej
Trzy fazy: monofazowy samoograniczający się/
Rzutowo remisyjny/Klasyczny ostry lub podostry ze stałą progresją
W T1 pierścienie naprzemienne izo i hipo
W T2 hiper centrum sztormowe otoczone hiperintensywnymi lamelami min.2 pierścienie
Patologicznie warstwy prawidłowe i zdemielinizowane naprzemiennie, spiralnie ułożone ( liście cebuli)
Wariant Marburga (MvMS)
Postać złośliwa – śmierć/ ciężka niepełnosprawność w kilka miesięcy do roku
Młodzi dorośli
Często poprzedzone chorobą z gorączką
W PMR bez prążków i pleocytozy
W T2 hiper rozsiane, różne wielkości (półkule i pień mózgu a także możliwy rdzeń kręgowy)
Z obecnością obrzęku
Stwardnienie rozlane Schildera (MDS)
M>K między 7 a 12 r.ż
Początek gwałtowny z obj. psychiatrycznymi
Plaka olbrzymia
Nietypowe objawy SM
Nieobecne prążki i pleocytoza w PMR
W MR 1 lub 2 ogniska symetryczne min. 2x3cm ze wzmocnieniem obrączkowym
Rzekomoguzowe SM (TMS)
Pojedyncza duża zmiana demielinizacyjna
Średnica powyżej 2 cm
Efekt masy
Obrzęk
Obrączkowe wzmocnienie
Występuje zazwyczaj między 20 a 30 r.ż K>M
Rzekomoguzowe zmiany demielinizacyjne (TDL)
Rozpoznanie radiologiczne
Zmiana powyżej 2 cm hipo w T1 i hiper w T2
Zmiany pojedyncze lub mnogie
Występują również w różnych idiopatycznych zapalno demielinizacyjnych chorobach mózgu
Mogą być wynikiem leczenia fingolimodem lub natalizumabem
Związek z przebiegiem postępującym (ad.2)
Postępujące stwardnienie monoogniskowe
Stwardnienie rozsiane z obecnością zmian jamistych
Postępujące stwardnienie monoogniskowe (PSS)
Bardzo rzadkie, piąta dekada życia
Zmiana w obrębie drogi korowo-rdzeniowej
( pogranicze rdzenia przedłużonego i kręgowego)
Niesprawność EDSS 6,5pkt w okresie 2 lat
PMR OCB i podwyższony wskaźnik IgG
Stwardnienie rozsiane z obecnością zmian jamistych
Bardzo rzadko, około 40r.ż
Nietypowe zmiany jamiste nadnamiotowo
Przebieg w większości pierwotnie postępujący
Stwardnienie rozsiane z obecnością zmian jamistych
Postępujące stwardnienie monoogniskowe (PSS)
Bardzo rzadkie, piąta dekada życia
Zmiana w obrębie drogi korowo-rdzeniowej
( pogranicze rdzenia przedłużonego i kręgowego)
Niesprawność EDSS 6,5pkt w okresie 2 lat
PMR OCB i podwyższony wskaźnik IgG
Stwardnienie rozsiane z obecnością zmian jamistych
Bardzo rzadko, około 40r.ż
Nietypowe zmiany jamiste nadnamiotowo
Przebieg w większości pierwotnie postępujący
Związek z wiekiem (ad.3)
Dziecięca postać SM (POMS)
SM o późnym początku (LOMS)
POMS
Dzieci i młodzież przed 18r.ż K>M
Dominuje przebieg RRMS
Rokowanie w przebiegu lepsze niż u dorosłych
Stwardnienie rozsiane o późnym początku (LOMS)
Po 50 r.ż
Bardzo późny początek po 60 r.ż
Charakter monosymptomatyczny
SM o późnym początku (LOMS)
POMS
Dzieci i młodzież przed 18r.ż K>M
Dominuje przebieg RRMS
Rokowanie w przebiegu lepsze niż u dorosłych
Stwardnienie rozsiane o późnym początku (LOMS)
Po 50 r.ż
Bardzo późny początek po 60 r.ż
Charakter monosymptomatyczny
Leki
Interferon
Rejestracja i refundacja- RRMS
może być też CIS i SPMS
może być też CIS i SPMS
Działanie- zmniejszają odpowiedź zapalną: redukcja prezentacji antygenu; proliferacja LT; wpływ na produkcję cytokin i expresję metaloproteinaz
IFN-częste objawy niepożądane
Reakcje miejsca wstrzyknięcia
Limfopenia
Objawy grypopodobne
Ból mięśni
Leukopenia (bezobjawowa)
Neutropenia
Wzrost enzymów wątrobowych
Ból głowy
Wzmożone napięcie mięśniowe
Wysypka
Bezsenność
Ból brzucha
Osłabienie
Depresja
IFN-inne problemy
Uszkodzenie wątroby
Anafilaksja
Depresja
Zastoinowa niewydolność serca
Mikroangiopatia zakrzepowa
Zaburzenia autoimmunologiczne
Zmniejszenie liczby komórek we krwi obwodowej
Przeciwskazania
Reakcje nadwrażliwości
Padaczka
Zaburzenia czynności tarczycy
IFN-częste objawy niepożądane
Reakcje miejsca wstrzyknięcia
Limfopenia
Objawy grypopodobne
Ból mięśni
Leukopenia (bezobjawowa)
Neutropenia
Wzrost enzymów wątrobowych
Ból głowy
Wzmożone napięcie mięśniowe
Wysypka
Bezsenność
Ból brzucha
Osłabienie
Depresja
IFN-inne problemy
Uszkodzenie wątroby
Anafilaksja
Depresja
Zastoinowa niewydolność serca
Mikroangiopatia zakrzepowa
Zaburzenia autoimmunologiczne
Zmniejszenie liczby komórek we krwi obwodowej
Przeciwskazania
Reakcje nadwrażliwości
Padaczka
Zaburzenia czynności tarczycy
Octan glatirameru (GA)
Rejestracja: RRMS
Może być w CIS
Działanie: oddziałuje na obwodowe limfocyty; naśladuje budową białko mieliny (MBP) co konkuruje z antygenami MBP o miejsce wiązania z MHC II
GA-częste objawy niepożądane
Reakcje miejsca wszczyknięcia
Wysypka
Duszność
Ból w klatce piersiowej
GA-inne problemy
Martwica skóry
GA-przeciwwskazania
Reakcje nadwrażliwości
Może być w CIS
Działanie: oddziałuje na obwodowe limfocyty; naśladuje budową białko mieliny (MBP) co konkuruje z antygenami MBP o miejsce wiązania z MHC II
GA-częste objawy niepożądane
Reakcje miejsca wszczyknięcia
Wysypka
Duszność
Ból w klatce piersiowej
GA-inne problemy
Martwica skóry
GA-przeciwwskazania
Reakcje nadwrażliwości
Fumaran dimetylu
Rejestracja- RRMS od 12r.ż
Działanie: poprzez mechanizm antyoksydacyjny; redukuje produkcję syntazy tlenku azotu i obniża poziom cytokin prozapalnych
FD-częste objawy niepożądane
Zaczerwienienie twarzy
Bóle brzucha
Biegunki
Nudności
FD-inne problemy
Anafilaksja
Obrzęk naczynioruchowy
Postępująca wieloogniskowa encefalopatia (PML)
limfopenia
FD-przeciwwskazania
Reakcje nadwrażliwości
Działanie: poprzez mechanizm antyoksydacyjny; redukuje produkcję syntazy tlenku azotu i obniża poziom cytokin prozapalnych
FD-częste objawy niepożądane
Zaczerwienienie twarzy
Bóle brzucha
Biegunki
Nudności
FD-inne problemy
Anafilaksja
Obrzęk naczynioruchowy
Postępująca wieloogniskowa encefalopatia (PML)
limfopenia
FD-przeciwwskazania
Reakcje nadwrażliwości
Teryflunomid
Rejestracja- RRMS
Działanie: odwracalne zahamowanie dehydrogenazy dihydrooratanowej co uniemożliwia proliferację LT i LB
Teryflunomid- częste objawy niepożądane
Ból głowy
Biegunka
Nudności
Łysienie
Wzrost aminotransferaz
Teryflunomid-inne problemy
Uszkodzenie wątroby
Teratogenność
Wpływ na szpik kostny
Potencjalna immunosupresja
Zakażemia
Neuropatia
Skórne objawy niepożądane (zespół Stevensa-Johansona, zespół Lyella)
Wzrost RR
Śródmiąższowa choroba płuc
Zapalenie trzustki
Małopłytkowość
Teryflunomid-przeciwwskazania
Ciężkie zaburzenia wątroby
Ciężki niedobór odporności
Istotne zaburzenia czynności szpiku kostnego
Ciężkie czynne zakarzenie
Ciężkie uszkodzenie nerek
Hipoproteinemia
Aktualne leczenie leflunomidem
Reakcje nadwrażliwości
Działanie: odwracalne zahamowanie dehydrogenazy dihydrooratanowej co uniemożliwia proliferację LT i LB
Teryflunomid- częste objawy niepożądane
Ból głowy
Biegunka
Nudności
Łysienie
Wzrost aminotransferaz
Teryflunomid-inne problemy
Uszkodzenie wątroby
Teratogenność
Wpływ na szpik kostny
Potencjalna immunosupresja
Zakażemia
Neuropatia
Skórne objawy niepożądane (zespół Stevensa-Johansona, zespół Lyella)
Wzrost RR
Śródmiąższowa choroba płuc
Zapalenie trzustki
Małopłytkowość
Teryflunomid-przeciwwskazania
Ciężkie zaburzenia wątroby
Ciężki niedobór odporności
Istotne zaburzenia czynności szpiku kostnego
Ciężkie czynne zakarzenie
Ciężkie uszkodzenie nerek
Hipoproteinemia
Aktualne leczenie leflunomidem
Reakcje nadwrażliwości
Fingolimod
Rejestracja RRMS, RES
Działanie: redukcja liczby krążących limfocytów-uniemożliwia opuszczanie limfocytów z węzłów chłonnych
Fingolimod-częste objawy niepożądane
Ból głowy
Wzrost aktywności aminotransferaz wątrobowych
Biegunka
Kaszel
Grypa,
Zapalenie zatok przynosowych
Ból pleców
Ból brzucha
Ból kończyn
Fingolimod-inne problemy
Asystolia i nagły zgon
Zakażenia
PML
Obrzęk plamki żółtej
Zespół odwracalnej tylnej encefalopatii
Wpływ na układ oddechowy
Uszkodzenie wątroby
Teratogenność
Wzrost RR
Rak podstawnokomórkowy
Fingolimod-przeciwskazania
Zawał serca
Niestabilna dławica piersiowa
Udar mózgu
Przemijający atak niedokrwienny
Niewydolność serca III/IV klasa
Blok przedsionkowo komorowy
Zespół chorego węzła zatokowego
Zespół niedoboru odporności
Czynne zakażenie
Nowotwór złośliwy
Ciężkie zaburzenia wątroby
Reakcje nadwrażliwości
Leki przeciwarytmiczne klasy IA lub III
Działanie: redukcja liczby krążących limfocytów-uniemożliwia opuszczanie limfocytów z węzłów chłonnych
Fingolimod-częste objawy niepożądane
Ból głowy
Wzrost aktywności aminotransferaz wątrobowych
Biegunka
Kaszel
Grypa,
Zapalenie zatok przynosowych
Ból pleców
Ból brzucha
Ból kończyn
Fingolimod-inne problemy
Asystolia i nagły zgon
Zakażenia
PML
Obrzęk plamki żółtej
Zespół odwracalnej tylnej encefalopatii
Wpływ na układ oddechowy
Uszkodzenie wątroby
Teratogenność
Wzrost RR
Rak podstawnokomórkowy
Fingolimod-przeciwskazania
Zawał serca
Niestabilna dławica piersiowa
Udar mózgu
Przemijający atak niedokrwienny
Niewydolność serca III/IV klasa
Blok przedsionkowo komorowy
Zespół chorego węzła zatokowego
Zespół niedoboru odporności
Czynne zakażenie
Nowotwór złośliwy
Ciężkie zaburzenia wątroby
Reakcje nadwrażliwości
Leki przeciwarytmiczne klasy IA lub III
Kladrybina
Rejestracja RRMS i RES
Działanie: redukuje przenikanie limfocytów przez barierę krew mózg, redukuje populację limfocytów B i T
Kladrybina-częste objawy niepożądane
Limfopenia
Opryszczka wargowa
Półpasiec skórny
Neutropenia
Wysypka
Łysienie
Kladrybina-inne problemy
Mutagenność
Rakotwórczość
Teratogenność
Kladrybina-przeciwwskazania
Nadwrażliwość
HIV
Aktywne przewlekłe zakażenie
Obniżona odporność
Choroba nowotworowa
Zaburzenia czynności nerek
Działanie: redukuje przenikanie limfocytów przez barierę krew mózg, redukuje populację limfocytów B i T
Kladrybina-częste objawy niepożądane
Limfopenia
Opryszczka wargowa
Półpasiec skórny
Neutropenia
Wysypka
Łysienie
Kladrybina-inne problemy
Mutagenność
Rakotwórczość
Teratogenność
Kladrybina-przeciwwskazania
Nadwrażliwość
HIV
Aktywne przewlekłe zakażenie
Obniżona odporność
Choroba nowotworowa
Zaburzenia czynności nerek
Natalizumab
Rejestracja : monoterapia RRMS, RES
Działanie: uniemożliwia aktywowanym limfocytom T przejście przez barierę krew-mózg
Natalizumab-częste objawy niepożądane
Ból głowy
Zmęczenie
Ból stawów
Zakażenie dróg oddechowych i moczowych
Zapalenie żołądka i jelit
Zapalenie pochwy
Depresja
Ból kończyn
Biegunka
Wysypka
Natalizumab-przeciwwskazania
PML
Ryzyko rozwoju zakażeń oportunistycznych
Współistniejące leczenie IFN lub GA
Nowotwór złośliwy
Reakcje nadwrażliwości
Działanie: uniemożliwia aktywowanym limfocytom T przejście przez barierę krew-mózg
Natalizumab-częste objawy niepożądane
Ból głowy
Zmęczenie
Ból stawów
Zakażenie dróg oddechowych i moczowych
Zapalenie żołądka i jelit
Zapalenie pochwy
Depresja
Ból kończyn
Biegunka
Wysypka
Natalizumab-przeciwwskazania
PML
Ryzyko rozwoju zakażeń oportunistycznych
Współistniejące leczenie IFN lub GA
Nowotwór złośliwy
Reakcje nadwrażliwości
Alemtuzumab
Rejestracja: RES, RRMS
Zmniejszenie zaostrzeń w czasie ciąży (efekt naturalnej immunotolerancji)
Działanie Wpływa na limfocyty T i B , monocyty, makrofagi i komórki dendrytyczne
Częste działania niepożądane
wysypka
ból głowy
gorączka,
zapalenie błony śluzowej jamy nosowej i gardła
nudności, wymioty
zakażenia
zmęczenie
bezzsenność
pokrzywka
zaburzenia tarczycy
ból stawów
ból kończyn, ból pleców
ból brzycha
zapalenie zatokowegoparestezje
zawroty głowy
zaczerwienienie twarzy
Inne problemy
anafilaksja
zaburzenia tarczycy
zapalenie kłębuszków nerkowych
nowotwór złośliwy
zakażenia
Przeciwwskazania
zakażenie wirusem HIV, reakcjie nadwrażliwości na substancję czynną lub pomocnicze
Zmniejszenie zaostrzeń w czasie ciąży (efekt naturalnej immunotolerancji)
Działanie Wpływa na limfocyty T i B , monocyty, makrofagi i komórki dendrytyczne
Częste działania niepożądane
wysypka
ból głowy
gorączka,
zapalenie błony śluzowej jamy nosowej i gardła
nudności, wymioty
zakażenia
zmęczenie
bezzsenność
pokrzywka
zaburzenia tarczycy
ból stawów
ból kończyn, ból pleców
ból brzycha
zapalenie zatokowegoparestezje
zawroty głowy
zaczerwienienie twarzy
Inne problemy
anafilaksja
zaburzenia tarczycy
zapalenie kłębuszków nerkowych
nowotwór złośliwy
zakażenia
Przeciwwskazania
zakażenie wirusem HIV, reakcjie nadwrażliwości na substancję czynną lub pomocnicze
Okrelizumab
Rejestracja RRMS, PPMS
Działanie Prowadzi do deplecji limfocytów B. Działa w wybiórczym mechaniźmie.
Działania niepożadane
zakażenia
nowotwory
Przeciwwskazania
wzw typ B
gruźlica
ciężkie obniżenie odporności
nowotwory złośliwe
Działanie Prowadzi do deplecji limfocytów B. Działa w wybiórczym mechaniźmie.
Działania niepożadane
zakażenia
nowotwory
Przeciwwskazania
wzw typ B
gruźlica
ciężkie obniżenie odporności
nowotwory złośliwe
Mitoksantron
Rejestracja Wysoce aktywna postać rzutowa SM
Działanie: redukcja leukocytów
Działania niepożądane
kardiotoksyczność
hepatotoksyczność
leukopenia
wypadanie włosów
zaburzenia miesiączkowania
chłoniak i białaczka
Przeciwwskazania
frakcja wyrzutowa poniżej dolnej granicy normy
Działanie: redukcja leukocytów
Działania niepożądane
kardiotoksyczność
hepatotoksyczność
leukopenia
wypadanie włosów
zaburzenia miesiączkowania
chłoniak i białaczka
Przeciwwskazania
frakcja wyrzutowa poniżej dolnej granicy normy
SM w ciąży
Ciąża nie wpływa na długofalowy przebieg SM w tym na niesprawność
Podczas ciąży zmniejsza się liczba rzutów. W okresie poporodowym może być zwiększona liczba rzutów. Ciąża nie powoduje wystapienia SM. Może spowolnić postęp i opóźniać przejście w fazę wtórnie postępująca.
W okresie ciąży podczas rzutu można podać metyloprednizolon ( kortykosteroidy nie są zalecana w w I trymestrze- ryzyko rozszczepu wargi, podniebienia)
Przy karmieniu piersią – karmienie po 4 godzinach od podania. W razie przeciwskazań do sterydoterapi rozważa się plazmaferezę i IVIg.
Objawowe leki takie jak amantadyna, famprydyna, czy baklofen nie powiny być stosowane w okresie okołokoncepcyjnym i w ciąży.
Leki w ciąży kategorie:
Żaden lek nie ma kategori A. Tylko Octan Glatimeru ma kategorię B ( jedyny zarejestrowany do stosowania w ciąży). IFN, Fumaran Dimetylu, fingolimod, natalizumab i alemtuzumab ma kategorię C, mitoksantron kategorię D a teryflunomid X
W związku z ryzykiem wystąpienia efektu odbicia po zakończeniu terapii DMD rozważa się włączenie terapii pomostowej( octan glatimeru, INF lub Immunoglobuliny) Immunoglobuliny stosuje się jako prewencję rzutów w czasie połogu.
Podczas ciąży zmniejsza się liczba rzutów. W okresie poporodowym może być zwiększona liczba rzutów. Ciąża nie powoduje wystapienia SM. Może spowolnić postęp i opóźniać przejście w fazę wtórnie postępująca.
W okresie ciąży podczas rzutu można podać metyloprednizolon ( kortykosteroidy nie są zalecana w w I trymestrze- ryzyko rozszczepu wargi, podniebienia)
Przy karmieniu piersią – karmienie po 4 godzinach od podania. W razie przeciwskazań do sterydoterapi rozważa się plazmaferezę i IVIg.
Objawowe leki takie jak amantadyna, famprydyna, czy baklofen nie powiny być stosowane w okresie okołokoncepcyjnym i w ciąży.
Leki w ciąży kategorie:
Żaden lek nie ma kategori A. Tylko Octan Glatimeru ma kategorię B ( jedyny zarejestrowany do stosowania w ciąży). IFN, Fumaran Dimetylu, fingolimod, natalizumab i alemtuzumab ma kategorię C, mitoksantron kategorię D a teryflunomid X
W związku z ryzykiem wystąpienia efektu odbicia po zakończeniu terapii DMD rozważa się włączenie terapii pomostowej( octan glatimeru, INF lub Immunoglobuliny) Immunoglobuliny stosuje się jako prewencję rzutów w czasie połogu.
Treść zawarta na stronie została zaczerpnięta i opracowana na podstawie poniżej zamieszczonej literatury. Część treści została napisana i przedstawiona według schematu zawartego w podręcznikach.
Bonek Robert ; Stwardnienie Rozsiane: od chemokin do przeciwciał monoklonalnych, PZWL, Warszawa 2020
Członkowska A., Członkowski A., Leczenie w neurologii: kompendium, PZWL, Warszawa 2014
Louis D. E, Mayer A.S, Rowland P.L; Meritt Neurologia, Edra Urban & Partner, Wrocław 2019
Podemski Ryszard; Kompendium Neurologii,ViaMedica, Gdańsk 2019
Stępień Adam; Neurologia, Medical Tribune, Warszawa 2015
www .gov.pl - leczenie SM- Program lekowy
Członkowska A., Członkowski A., Leczenie w neurologii: kompendium, PZWL, Warszawa 2014
Louis D. E, Mayer A.S, Rowland P.L; Meritt Neurologia, Edra Urban & Partner, Wrocław 2019
Podemski Ryszard; Kompendium Neurologii,ViaMedica, Gdańsk 2019
Stępień Adam; Neurologia, Medical Tribune, Warszawa 2015
www .gov.pl - leczenie SM- Program lekowy
© Copyright by Mateusz Nowak
All rights reserved
All rights reserved