Padaczka w świetle nowej klasyfikacji z 2017r
Padaczka jest częstą chorobą, o dużym rozpowszechnieniu, na którą składa się zespół objawów zarówno somatycznych, wegetatywnych jak i psychicznych. Cechuje się ona napadami drgawkowymi ze wspołistniejącymi zmianami w zapisie EEG. Informacje na jej temat pochodzą już z czasów starożytności ( opisy w tekstach kulturowych na przestrzeni różnych epok). Wzrost rozwoju badań na przestrzeni lat przyczynił się do wzrostu wiedzy na temat napadów drgawkowych. Wielokrotnie definiowano padaczki i je klasyfikowano. Modyfikowano zalecenia co do ich leczenia. Pieczę nad publikacją standardów leczenia i klasyfikacją napadów padaczkowych trzyma Międzynarodowa Liga Przeciwpadaczkowa ( ILAE/MLPP) funkcjonująca od 1909r. Aktualna klasyfikacji napadów padaczkowych pochodzi z 2017r.
Definicja
Napad padaczkowy definiowany jest jako przemijający incydent objawów klinicznych ( obiektywnych i/lub subiektywnych) wywołany nadmierną, nieprawidłową aktywnością komórek nerwowych mózgu.
Koncepcyjna definicja padaczki
Padaczka to choroba mózgu, którą charakteryzuje trwała predyspozycja do wytwarzania napadów padaczkowych i wynikajacych z tego tytułu konsekwencji neurobiologicznych, psychologicznych i społecznych (Fisher i wsp., 2005)
Padaczkę uznaje się za chorobę gdy spełniony jest jeden z trzech warunków:
pojawienie się co najmniej dwóch nieprowokowanych ( lub odruchowych) napadów padaczkowych w odstępie większym niż 24 godziny
pojawienie się jednego nieprowokowanego ( lub odruchowego) napadu padaczkowego przy ryzyku wystąpienia kolejnego ( tzn. gdy istnieje prawdopodobieństwo wystąpienia kolejnych napadów, które jest zbliżone do ogólnego ryzyka wynoszącego min. 60% po dwóch napadach w ciągu najbliższych 10 lat)
rozpoznanie zespołu padaczkowego
Nowa praktyczna definicja padaczki (j.w) ma znaczący wpływ na rozpoznanie i postępowanie lecznicze. Zakłada ona, że wystarczy jeden nieprowokowany napad padaczkowy przy istnieniu wysokiego ryzyka dla wystąpienia kolejnego. Po pojedynczym takim napadzie ryzyko wystąpienia drugiego wynosi 40-52% ( Berg i Shinnar, 1991). Po dwóch napadach wynosi 60-90% ( Hauser i wsp., 1998).
Ryzyko pojawienia się następnego napadu po pierwszym napadzie różni się w zależności od osoby. Na ryzyko wpływa obecnosć w wywiadzie np. udaru mózgu, urazu mózgu, upośledzenia umysłowego, nieprawidłowego badania neurologicznego, nieprawidłowego wyładowania padaczkowego w zapisie EEG, uszkodzenia mózgu w badaniach neurobrazowych. Czynniki te zwiększają stopień prawdopodobieństwa wystąpienia kolejnego napadu padaczkowego, który jest porównywalny z prawdopodobieństwem po dwóch napadach ( Hesdorffer i wsp., 2009)
Koncepcyjna definicja padaczki
Padaczka to choroba mózgu, którą charakteryzuje trwała predyspozycja do wytwarzania napadów padaczkowych i wynikajacych z tego tytułu konsekwencji neurobiologicznych, psychologicznych i społecznych (Fisher i wsp., 2005)
Padaczkę uznaje się za chorobę gdy spełniony jest jeden z trzech warunków:
pojawienie się co najmniej dwóch nieprowokowanych ( lub odruchowych) napadów padaczkowych w odstępie większym niż 24 godziny
pojawienie się jednego nieprowokowanego ( lub odruchowego) napadu padaczkowego przy ryzyku wystąpienia kolejnego ( tzn. gdy istnieje prawdopodobieństwo wystąpienia kolejnych napadów, które jest zbliżone do ogólnego ryzyka wynoszącego min. 60% po dwóch napadach w ciągu najbliższych 10 lat)
rozpoznanie zespołu padaczkowego
Nowa praktyczna definicja padaczki (j.w) ma znaczący wpływ na rozpoznanie i postępowanie lecznicze. Zakłada ona, że wystarczy jeden nieprowokowany napad padaczkowy przy istnieniu wysokiego ryzyka dla wystąpienia kolejnego. Po pojedynczym takim napadzie ryzyko wystąpienia drugiego wynosi 40-52% ( Berg i Shinnar, 1991). Po dwóch napadach wynosi 60-90% ( Hauser i wsp., 1998).
Ryzyko pojawienia się następnego napadu po pierwszym napadzie różni się w zależności od osoby. Na ryzyko wpływa obecnosć w wywiadzie np. udaru mózgu, urazu mózgu, upośledzenia umysłowego, nieprawidłowego badania neurologicznego, nieprawidłowego wyładowania padaczkowego w zapisie EEG, uszkodzenia mózgu w badaniach neurobrazowych. Czynniki te zwiększają stopień prawdopodobieństwa wystąpienia kolejnego napadu padaczkowego, który jest porównywalny z prawdopodobieństwem po dwóch napadach ( Hesdorffer i wsp., 2009)
Etiopatogeneza
Międzynarodowa Liga Przeciwpadaczkowa dzieli padaczki na trzy kategorie ze względu na etiologię:
Uwarunkowana genetycznie
Ta postać padaczki ma związek z defektem genetycznym wpływającym na neuroprzekaźniki, ich receptory i kanały jonowe oraz metabotropowe. Dziedziczenie ma charakter monogenowy lub poligenowy.
Uwarunkowana strukturalnie lub metabolicznie
Padaczka ta cechuje się tym, że ma podłoże strukturalne albo metaboliczne wywołujące zmiany w czynności bioelektrycznej mózgu. Do czynników ją wywołujących zalicza się wady rozwojowe, uszkodzenia okołoporodowe, zapalenia opon mózgowo-rdzeniowych i mózgu, urazy mózgu, choroby naczyniowe mózgu, choroby zwyrodnieniowe mózgu, choroby metaboliczne.
O nieznanej przyczynie
Padaczka może być wywołana przez nieznane zmiany zarówno genetyczne jak i strukturalne czy metaboliczne. Te zmiany prowadzą do zaburzeń transportu neuronalnego i zaburzają pracę neuroprzekaźników.
Napad padaczkowy wynika z nieprawidłowej czynności bioelektrycznej mózgu. Przyczyną jej jest zaburzona równowaga między procesami pobudzenia i hamowania w sieciach neuronalnych. W procesach hamowania istotną rolę odgrywa GABA oddziałujący na swoje receptory z podklasy A ( uczestniczące w transporcie chloru) i podklasy B ( które modulują kanały potasowe). W procesie pobudzenia istotną rolę odgrywa kwas glutaminowy (Glu) oddziałującyna receptory NMDA ( napływ jonów wapnia do komórki nerwowej) i AMPA ( regulujące kanały sodowe).
Uwarunkowana genetycznie
Ta postać padaczki ma związek z defektem genetycznym wpływającym na neuroprzekaźniki, ich receptory i kanały jonowe oraz metabotropowe. Dziedziczenie ma charakter monogenowy lub poligenowy.
Uwarunkowana strukturalnie lub metabolicznie
Padaczka ta cechuje się tym, że ma podłoże strukturalne albo metaboliczne wywołujące zmiany w czynności bioelektrycznej mózgu. Do czynników ją wywołujących zalicza się wady rozwojowe, uszkodzenia okołoporodowe, zapalenia opon mózgowo-rdzeniowych i mózgu, urazy mózgu, choroby naczyniowe mózgu, choroby zwyrodnieniowe mózgu, choroby metaboliczne.
O nieznanej przyczynie
Padaczka może być wywołana przez nieznane zmiany zarówno genetyczne jak i strukturalne czy metaboliczne. Te zmiany prowadzą do zaburzeń transportu neuronalnego i zaburzają pracę neuroprzekaźników.
Napad padaczkowy wynika z nieprawidłowej czynności bioelektrycznej mózgu. Przyczyną jej jest zaburzona równowaga między procesami pobudzenia i hamowania w sieciach neuronalnych. W procesach hamowania istotną rolę odgrywa GABA oddziałujący na swoje receptory z podklasy A ( uczestniczące w transporcie chloru) i podklasy B ( które modulują kanały potasowe). W procesie pobudzenia istotną rolę odgrywa kwas glutaminowy (Glu) oddziałującyna receptory NMDA ( napływ jonów wapnia do komórki nerwowej) i AMPA ( regulujące kanały sodowe).
Klasyfikacja
Istotne zmiany
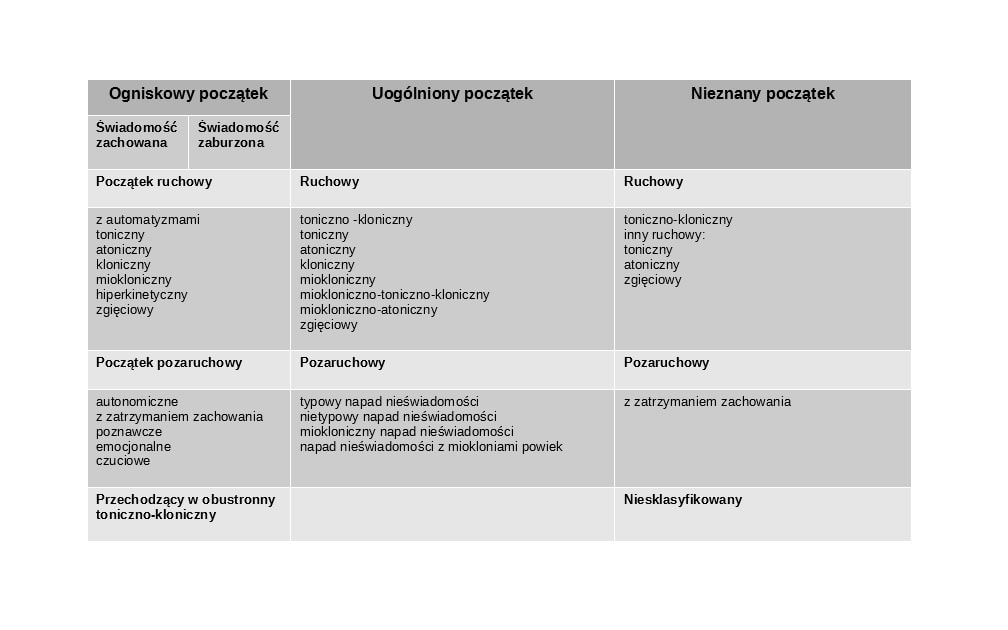
Napady częściowe nazywane są napadami z ogniskowym początkiem.
Napady dzieli się ze względu na początek ogniskowy, uogólniony albo nieznany.
W przypadku napadów o ogniskowym początku wyszczególnia się te z zaburzeniami świadomości i bez nich.
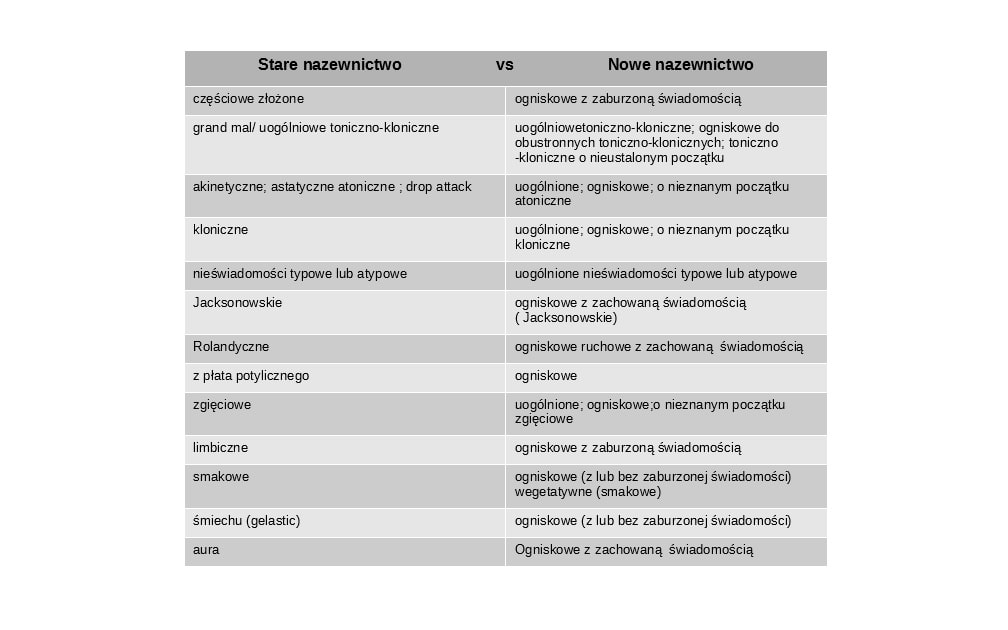
Nazwy takie jak napady częściowe proste i złożone i wtórnie uogólnione nie istnieją w nowej klasyfikacji.
Nowy podział napadów ogniskowych obejmuje: napady autonomiczne, z zatrzymaniem zachowania, poznawcze, emocjonalne, czuciowe, z automatyzmami, hiperkinetyczne oraz ogniskowe przechodzące do dwustronnych toniczno klonicznych.
Napady zgięciowe, atoniczne, kloniczne, miokloniczne, toniczne występują zarówno w napadach o ogniskowym jak i uogólnionym początku.
Napady nieświadomości z miokloniami powiek, miokloniczne napady nieświadomości, napady miokloniczno-toniczno-kloniczne, atoniczne i zgięciowe występują w napadach o uogólnionym początku.
Podział
Według nowej klasyfikacji napady padaczkowe dzieli się na napady o ogniskowym , uogólnionym i nieznanym początku. Napady o ogniskowym początku mogą przebiegać z zachowaną lub zaburzoną świadomością. Mają początek ruchowy albo pozaruchowy. Mogą przechodzić do dwustronnych napadów toniczno klonicznych.
Napady padaczkowe o uogólnionym początku i nieznanym poczatku dzieli się również na ruchowe i bez manifestacji ruchowej. Dodatkowo napady o nieznanym początku mogą być niesklasyfikowane.
Napady częściowe nazywane są napadami z ogniskowym początkiem.
Napady dzieli się ze względu na początek ogniskowy, uogólniony albo nieznany.
W przypadku napadów o ogniskowym początku wyszczególnia się te z zaburzeniami świadomości i bez nich.
Nazwy takie jak napady częściowe proste i złożone i wtórnie uogólnione nie istnieją w nowej klasyfikacji.
Nowy podział napadów ogniskowych obejmuje: napady autonomiczne, z zatrzymaniem zachowania, poznawcze, emocjonalne, czuciowe, z automatyzmami, hiperkinetyczne oraz ogniskowe przechodzące do dwustronnych toniczno klonicznych.
Napady zgięciowe, atoniczne, kloniczne, miokloniczne, toniczne występują zarówno w napadach o ogniskowym jak i uogólnionym początku.
Napady nieświadomości z miokloniami powiek, miokloniczne napady nieświadomości, napady miokloniczno-toniczno-kloniczne, atoniczne i zgięciowe występują w napadach o uogólnionym początku.
Podział
Według nowej klasyfikacji napady padaczkowe dzieli się na napady o ogniskowym , uogólnionym i nieznanym początku. Napady o ogniskowym początku mogą przebiegać z zachowaną lub zaburzoną świadomością. Mają początek ruchowy albo pozaruchowy. Mogą przechodzić do dwustronnych napadów toniczno klonicznych.
Napady padaczkowe o uogólnionym początku i nieznanym poczatku dzieli się również na ruchowe i bez manifestacji ruchowej. Dodatkowo napady o nieznanym początku mogą być niesklasyfikowane.
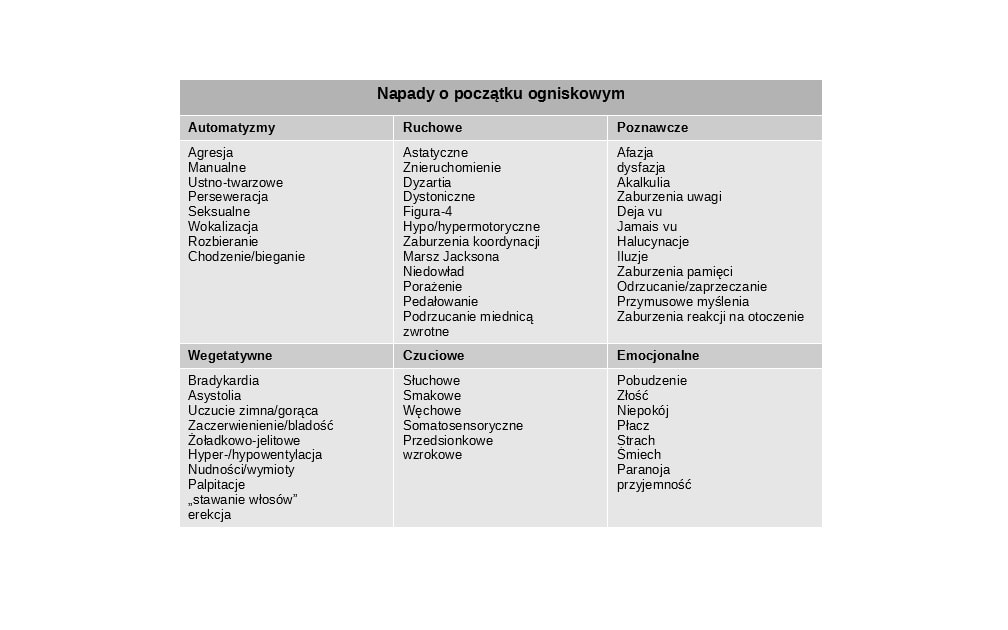
Napady ogniskowe ( dawniej częściowe)
Napady padaczkowe o ogniskowym początku powstają w obrębie sieci neuronalnej, która jest ograniczona do jednej półkuli mózgu. Napady mogą również być zapoczątkowane w strukturach podkorowych. Mają stały punkt wyjścia ( ognisko padaczkorodnerodne stałe w kolejnych napadach) charakterystyczny dla danego typu napadu. Może być zajęta więcej niż jedna sięć w obrębie jednej połkuli mózgu.
Objawy kliniczne są uzależnione od miejsca powstania wyładowań ( najczęściej płat skroniowy albo czołowy, rzadziej ciemieniowy czy potyliczny). Mogą występować pod postacią skurczów tonicznych, drgawek klonicznych, zaburzeń czuciowych, wrażeń zmysłowych, zaburzeń zmysłowych.
Podczas napadu padaczkowego świadomość może być zachowana albo zaburzona. W przypadku zachowanej świadomości zwykle napady są izolowane i świadczą o strukturalnym uszkodzeniu kory mózgowej. Przykładami są tutaj np. napady typu Jacksona, które wynikają z ogniska w zakręcie przedsśrodkowym, albo napady czuciowe z zakrętu zaśrodkowego ( dla obu charakterystyczny marsz objawów, który zwykle przebiega w takiej samej kolejności ).
Napady padaczkowe z zaburzoną świadomością najczęściej zaczynają się w płacie skroniowym. Są bogato objawowe. Wystębują tu np. objawy psychoruchowe z omamami typu deja vu ( widzianego ), deja vecu ( przeżytego ), mikropsją, makropsją, wrażeniem, smakowym, węchowym, słuchowym, falowania podłoża, stereotypami ruchowymi ( chrząkanie, mlaskanie, pocieranie ). Objawom tym towarzyszą zaburzenia autonomiczne jak np. zaczerwienienie albo blednięcie twarzy, ślinotok czy pocenie się ).
Napad ogniskowy może przejść w napad ogniskowy obustronny toniczno -kloniczny. Figura 4 ( zgięcie jednej kończyny górnej charakterystyczne do klatki piersiowej przy wyprostowaniu drugiej, towarzyszy zwrócenie głowy w kierunku kończyny wyprostowanej ) jest tutaj zwykle fazą przejściową.
Napady padaczkowe o ogniskowym początku powstają w obrębie sieci neuronalnej, która jest ograniczona do jednej półkuli mózgu. Napady mogą również być zapoczątkowane w strukturach podkorowych. Mają stały punkt wyjścia ( ognisko padaczkorodnerodne stałe w kolejnych napadach) charakterystyczny dla danego typu napadu. Może być zajęta więcej niż jedna sięć w obrębie jednej połkuli mózgu.
Objawy kliniczne są uzależnione od miejsca powstania wyładowań ( najczęściej płat skroniowy albo czołowy, rzadziej ciemieniowy czy potyliczny). Mogą występować pod postacią skurczów tonicznych, drgawek klonicznych, zaburzeń czuciowych, wrażeń zmysłowych, zaburzeń zmysłowych.
Podczas napadu padaczkowego świadomość może być zachowana albo zaburzona. W przypadku zachowanej świadomości zwykle napady są izolowane i świadczą o strukturalnym uszkodzeniu kory mózgowej. Przykładami są tutaj np. napady typu Jacksona, które wynikają z ogniska w zakręcie przedsśrodkowym, albo napady czuciowe z zakrętu zaśrodkowego ( dla obu charakterystyczny marsz objawów, który zwykle przebiega w takiej samej kolejności ).
Napady padaczkowe z zaburzoną świadomością najczęściej zaczynają się w płacie skroniowym. Są bogato objawowe. Wystębują tu np. objawy psychoruchowe z omamami typu deja vu ( widzianego ), deja vecu ( przeżytego ), mikropsją, makropsją, wrażeniem, smakowym, węchowym, słuchowym, falowania podłoża, stereotypami ruchowymi ( chrząkanie, mlaskanie, pocieranie ). Objawom tym towarzyszą zaburzenia autonomiczne jak np. zaczerwienienie albo blednięcie twarzy, ślinotok czy pocenie się ).
Napad ogniskowy może przejść w napad ogniskowy obustronny toniczno -kloniczny. Figura 4 ( zgięcie jednej kończyny górnej charakterystyczne do klatki piersiowej przy wyprostowaniu drugiej, towarzyszy zwrócenie głowy w kierunku kończyny wyprostowanej ) jest tutaj zwykle fazą przejściową.
Napady uogólnione
Napady padaczkowe o uogólnionym początku powstają w dowolnym miejscu w obrębie obustronnej sieci neuronalnej ( wyładowania w obu półkulach mózgu) szybko się rozprzestrzeniając w obrębie półkul mózgu. Wyładowania obejmują struktury zarówno korowe jak podkorowe. Nie mają stałej lokalizacji ( ognisko nie powtarza się w kolejnych napadach).
Napady padaczkowe uogólnione mogą wystąpić nagle, albo być poprzedzone objawami prodromalnymi ( nawet do kilku, kilkunastu godzin). Najczęściej objawiają się napadami toniczno -klonicznymi ( wcześniej grand mal) z towarzyszącymi objawami wegetatywnymi. Mogą mieć również postać bezdrgawkowych zaburzeń świadomości ( wcześniej petit mal ), które zwykle występują w wieku dziecięcym i młodzieńczym.
Napady padaczkowe o uogólnionym początku powstają w dowolnym miejscu w obrębie obustronnej sieci neuronalnej ( wyładowania w obu półkulach mózgu) szybko się rozprzestrzeniając w obrębie półkul mózgu. Wyładowania obejmują struktury zarówno korowe jak podkorowe. Nie mają stałej lokalizacji ( ognisko nie powtarza się w kolejnych napadach).
Napady padaczkowe uogólnione mogą wystąpić nagle, albo być poprzedzone objawami prodromalnymi ( nawet do kilku, kilkunastu godzin). Najczęściej objawiają się napadami toniczno -klonicznymi ( wcześniej grand mal) z towarzyszącymi objawami wegetatywnymi. Mogą mieć również postać bezdrgawkowych zaburzeń świadomości ( wcześniej petit mal ), które zwykle występują w wieku dziecięcym i młodzieńczym.
Stan padaczkowy
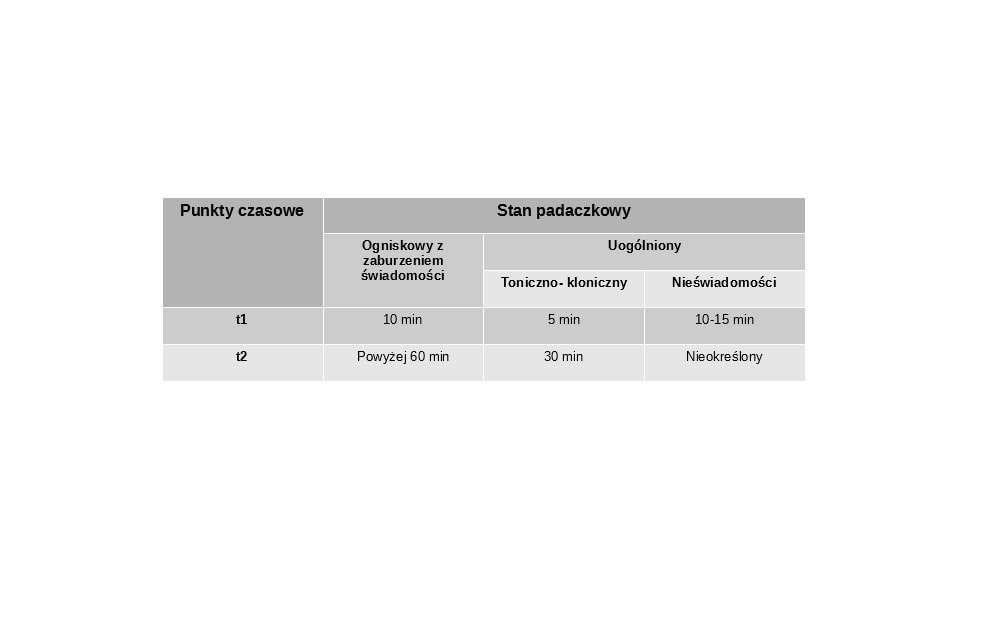
Stan drgawkowy to nadmiernie przedłużający się napad padaczkowy lub napady powtarzające się w krótkim okresie czasu po sobie.
Określono punkty czasowe (t1 i t2) wyznaczające czas przedłużonej aktywności napadowej i różniące się w zależności od rodzaju napadu. Punkt czasowy t 1 dotyczy czasu przedłużonej aktywności napadowej i przekroczenie go umożliwia rozpoznanie stanu padaczkowego i jego leczenie. Punkt czasowy t 2 określa czas wystąpienia trwałych następstw wydłużającego się stanu napadowego.
Określono punkty czasowe (t1 i t2) wyznaczające czas przedłużonej aktywności napadowej i różniące się w zależności od rodzaju napadu. Punkt czasowy t 1 dotyczy czasu przedłużonej aktywności napadowej i przekroczenie go umożliwia rozpoznanie stanu padaczkowego i jego leczenie. Punkt czasowy t 2 określa czas wystąpienia trwałych następstw wydłużającego się stanu napadowego.
Przyczyny
Przyczyną stanu padaczkowego u osób chorujących na padaczkę często jest odstawienie leków przeciwpadaczkowych, zmiana leczenia przeciwpadaczkowego albo współistniejąca infekcja, zatrucie czy inne czynniki obciązajace. U osób z pierwszorazowym stanem padaczkowym przyczyną jest zazwyczaj uszkodzenie mózgu albo zaburzenia toksyczno-metaboliczne.
Podział
Stan drgawkowy przebiega zazwyczaj z napadami toniczno-klonicznymi i jest stanem zagrożenia życia. Jednak może przebiegać z ogniskowymi napadami z zaburzoną swiadomością albo uogólnionymi napadami nieświadomości.
Przyczyną stanu padaczkowego u osób chorujących na padaczkę często jest odstawienie leków przeciwpadaczkowych, zmiana leczenia przeciwpadaczkowego albo współistniejąca infekcja, zatrucie czy inne czynniki obciązajace. U osób z pierwszorazowym stanem padaczkowym przyczyną jest zazwyczaj uszkodzenie mózgu albo zaburzenia toksyczno-metaboliczne.
Podział
Stan drgawkowy przebiega zazwyczaj z napadami toniczno-klonicznymi i jest stanem zagrożenia życia. Jednak może przebiegać z ogniskowymi napadami z zaburzoną swiadomością albo uogólnionymi napadami nieświadomości.
Leczenie padaczki
Leczenie należy rozpocząć wtedy gdy rozpoznana zostaje padaczka (definicja j.w.).
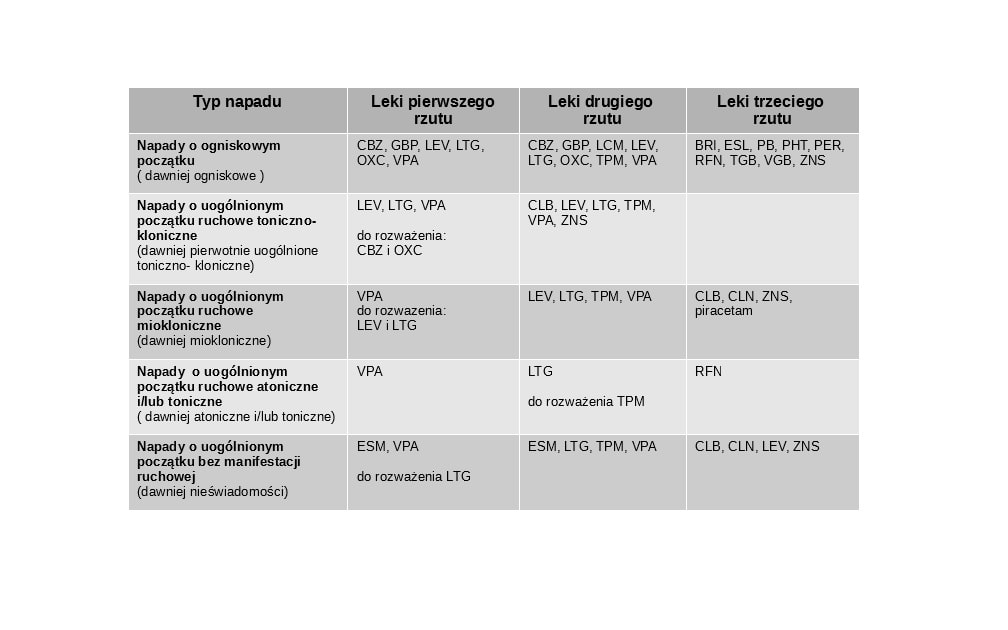
Stosuje się monoterapię lub terapię dodaną.
W monoterapii stosuje się leki pierwszego rzutu. Gdy dany lek nie działa lub wywołuje objawy niepożądane, można rozważyć zastosowanie innego leku pierwszego rzutu ( monoterapia alternatywna ). Inną opcją leczenia jest terapia dodana ,w której do leku pierwszego rzutu dodaje się lek drugiego albo trzeciego rzutu. Leki trzeciego rzutu stosuje się gdy terapia dodana nie przynosi efektu.
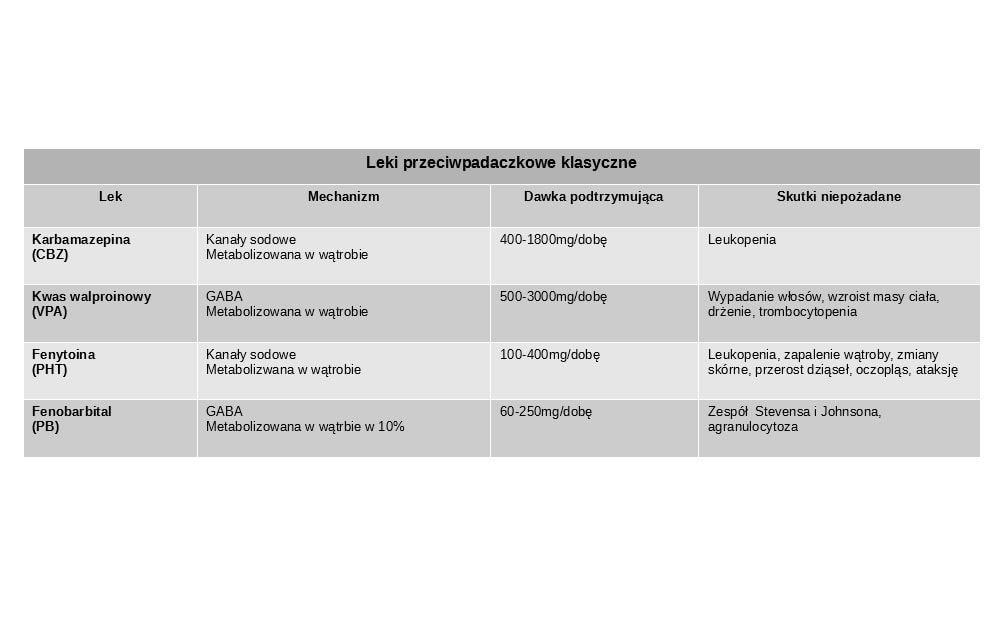
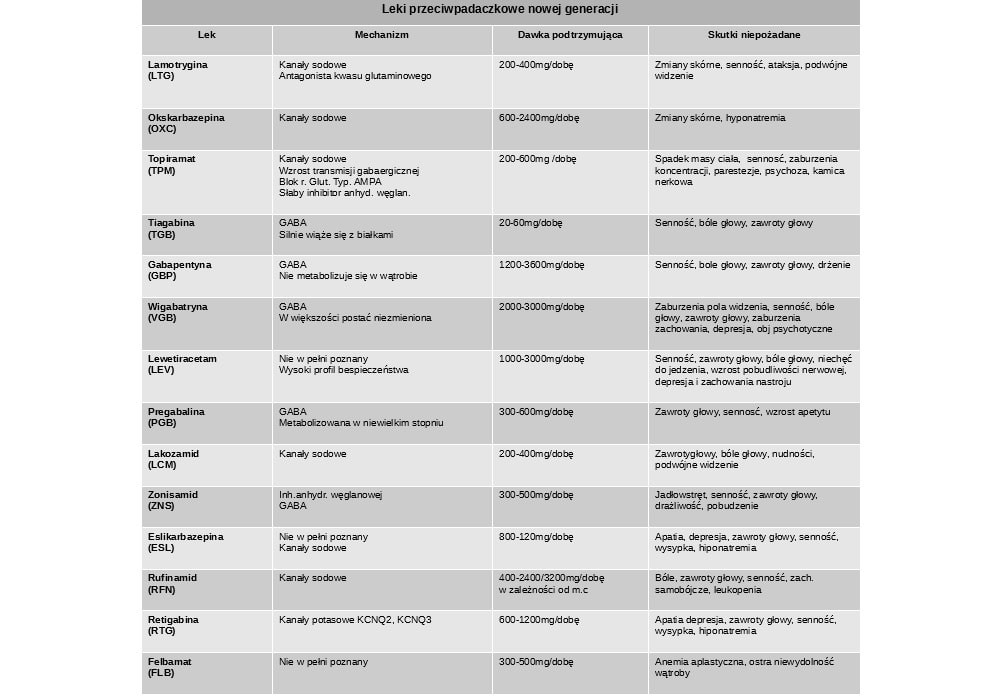
Objawy niepożądane leków przeciwpadaczkowych dzieli się na cztery grupy
1. ostre objawy zależne od dawki - senność, ataksja, nudności, oczopląs, zaburzenia widzenia, zawroty głowy, bóle głowy
2. objawy związane z przewlekłym działaniem toksycznym – senność, zaburzenia pamięci, spowolnienie myślowe, depresja, agresja, drażliwość, uszkodzenie narządów
3. objawy związane z reakcją alergiczną – zmiany skórne, zespół Stevensa-Johnsona, agranulocytoza, niewydolność wątroby, zapalenie trzustki
4. objawy związane z działaniem teratogennym – w szczególności przy politerapii
Stosuje się monoterapię lub terapię dodaną.
W monoterapii stosuje się leki pierwszego rzutu. Gdy dany lek nie działa lub wywołuje objawy niepożądane, można rozważyć zastosowanie innego leku pierwszego rzutu ( monoterapia alternatywna ). Inną opcją leczenia jest terapia dodana ,w której do leku pierwszego rzutu dodaje się lek drugiego albo trzeciego rzutu. Leki trzeciego rzutu stosuje się gdy terapia dodana nie przynosi efektu.
Objawy niepożądane leków przeciwpadaczkowych dzieli się na cztery grupy
1. ostre objawy zależne od dawki - senność, ataksja, nudności, oczopląs, zaburzenia widzenia, zawroty głowy, bóle głowy
2. objawy związane z przewlekłym działaniem toksycznym – senność, zaburzenia pamięci, spowolnienie myślowe, depresja, agresja, drażliwość, uszkodzenie narządów
3. objawy związane z reakcją alergiczną – zmiany skórne, zespół Stevensa-Johnsona, agranulocytoza, niewydolność wątroby, zapalenie trzustki
4. objawy związane z działaniem teratogennym – w szczególności przy politerapii
Leczenie stanu padaczkowego
Na początku podaje się bezodiazepiny. Gdy nie ma reakcji podaje się jeszcze raz. Gdy dalej nie ma reakcji podaje sie fenytoinę lub kwas walproinowy albo lewetiracetam. Gdy napady trwają dalej stosuje się fenobarbital, midazolam albo propofol, pentobarbital.
Na początku podaje się bezodiazepiny. Gdy nie ma reakcji podaje się jeszcze raz. Gdy dalej nie ma reakcji podaje sie fenytoinę lub kwas walproinowy albo lewetiracetam. Gdy napady trwają dalej stosuje się fenobarbital, midazolam albo propofol, pentobarbital.
Padaczka u kobiet
U kobiet zwzraca się uwagę na działanie teratogene leków przeciwpadaczkowych. Należy unikać jeśli to możliwe, leków działajacych teratogennie u dziewczynek i kobiet w wieku rozrodczym. W szczególności dotyczy to kwasu walproinowego i jego pochodnych. Inne leki, które wykazują mozliwe działanie teratogenne to karbamazepina, fenytoina, pregabalina.
Podczas ciąży wzrasta liczba napadów padaczkowych.
Podczas ciąży wzrasta liczba napadów padaczkowych.
Padaczka w wieku podeszłym
W podeszłym wieku napady zwykle spowodowane są chorobami naczyniowymi mózgu, zwyrodnieniami albo guzami mózgu. Napady nie występują czesto, ale utrzymuje się dość długo stan pomroczny. Zwykle w tej grupie wiekowej stosuje się gabapentynę, lamotryginę, okskarbamazepinę, tiagabinę, topiramat.
Drgawki gorączkowe
Drgawki gorączkowe to epizody napadów drgawkowych związanych z gorączką. Pojawiają się zwykle między 6 miesiacem życia a 5 r.ż. przy temperaturze przekraczającej 38st C. Napady przypominają napad padaczkowy ( drgawki uogólnione, zesztywnienie prężenie, ślinotok).
Drgawki gorączkowe dzieli się na proste i złożone.
W pierwszym przypadku drgawki są uogólnione, trwają krócej niż 15 min. i nie powtarzają się w ciągu 24 godzin.
W przypadku drgawek złożonych czas trwania jest dłuższy i mogą powtarzać się w ciągu 24 godzin.
Drgawki gorączkowe dzieli się na proste i złożone.
W pierwszym przypadku drgawki są uogólnione, trwają krócej niż 15 min. i nie powtarzają się w ciągu 24 godzin.
W przypadku drgawek złożonych czas trwania jest dłuższy i mogą powtarzać się w ciągu 24 godzin.
Wybrane zespoły padaczkowe
Zespół Westa ( padaczka wczesnodziecięca )
Napady występują między 3 a 8 miesiącem życia. Cześciej pojawia sie u chłopców. Zwykle z napadami zgięciowymi. Podłożem są wady rozwojowe, urazy okołoporodowe, niedotleniowe uszkodzenie OUN, zakażenia, zaburzenia metaboliczne. Charakterystyczne dla tego zespołu jest nagłe zgięcie głowy w przód i wyrzuceniue kończyn górnych do góry. Po czym następuje ich skrzyżowanie na klatce piersiowej z tonicznym pochyleniem tułowia do przodu ( może być powolne odwiedzenie kończyn górnych). Leczenie- kortykotropina, prednizon, wigabatryna.
Zespół Lennoxa- Gestauta ( padaczka wieku przedszkolnego)
Napady występują między 2 a 4 r.ż. Częściej pojawia się u chłopców. Napady często prowadzą do urazów. Przyczyną zazwyczaj są niedotlenienie, urazy okołoporodowe, zaburzenia metaboliczne, zakażenia. Charakterystyczny dla tego zespołu jest napad toniczno- kloniczny często występujący w czasie snu, a także napad atypowy z napoadami nieświadomości i atonicznymi. Mogą też wystąpić mioklonie. Leczenie- kwas walproinowy, lamotrygina,, felbamat.
Napady nieświadomości ( padaczka wieku przedszkolnego, szkolnego)
Napady występują między 4 a 14 r.ż. Częściej pojawia się u dziewczynek. Charakterystyczne dla tego typu padaczki są liczne krótkie napady nieświadomości ( absence) z charakterystycznym zapisem EEG ( regularne, uogólnione zespoły iglica-fala wolna – 3Hz). Leczenie- kwas walproinowy, lamotrygina, topiramat.
Padaczka miokloniczna ( padaczka okresu młodzieńczego)
Wyróżnia się typy- min. miokloniczna i miokloniczna postępująca z ciałami Lafory.
Padaczka miokloniczna
Napady występują między 14 a 18 r.ż. Charakterystyczne dla tego typu padaczki są pojawiające się zwykle w godzinach porannych napady z miokloniami, uogólnione toniczno- kloniczne. Napady mają przebieg w większości łagodny. Leczenie kwas walproinowy.
Padaczka Unverrichta-Lunborga ( padaczka miokloniczna postepująca z ciałami Lafory)
Napady występują z początkiem pokwitania. Dziedziczy się autosomalnie dominująco ( mutacja genu kod. białko cystatynę B ).Charakteryzuje się uogólnionymi napadami toniczno -klonicznymi, z dołączającymi się miokloniami, ataksja i łagodnym postępującym otępieniem. Leczenie- kwas walproinowy, benzodiazepiny.
Inne zespoły padaczkowe
Nocna padaczka czołowa
Napady występują w okresie dzieciństwa. Są uwarunkowane genetycznie ( autosomalnie -dominująco). Cechą charakterystyczną napadów jest ich występowanie w nocy ( podczas snu). Występują napady o charakterze ruchowym ( zaciskanie dłoni, zginanie kolan) jak i płacz, krzyki czy jęczenie.
Padaczka Rolanda
Napady występują między 3 a 13 r.ż. Padaczka ta charakteryzuje się łagodnymi, zazwyczaj rzadkimi napadami ogniskowymi zwykle nocnymi, obejmującymi mięśnie twarzy. Bywa, że mają tendencję do samoistnego ustępowania wraz z wejściem w okres pokwitania.
Zespół Dravet ( ciężka padaczka miokloniczna niemowląt)
Napady występują w pierwszym roku życia. Charakteryzuja się przebiegiem ciężkim i lekoopornością. W zespole tym występują napady padaczkowe uogolnione toniczno -kloniczne z towarzyszacą gorączką, przedłużające się i mogące prowadzić do stanu padaczkowego. W póżniejszym czasie mogą dołączac się napady nieświadomości, ogniskowe, miokloniczne. Zespołowi toważyszą też inne zaburzenia jak zaburzenia integracji sensorycznej, zaburzenia ze spektrum zachowań autystycznych, zaburzenia snu, wzrostu, odżywiania, infekcje.
Młodzieńcza padaczka miokloniczna
Napady występują między 8 a 20 r.ż. ( maja tędęcję do trwania przez całe życie). Padaczka ta cechuje się napadami mioklonicznymi występującymi zwykle w o poranku ( w krótkim czasie po przebudzeniu). Poza tym moga występować napady nieświadomości i toniczno- kloniczne.
Zespół Ohtahara
Napady występują w pierwszych tygodniach życia. Najczęściej w postaci napadów tonicznych. Zespół cechuje się przebiegiem ciężkim z wysoką śmiertelnością ( nawet połowa umiera do 1 r.ż). U przetrwałych dzieci współwystępuje opóźnienie umysłowe i porażenie mózgowe.
Zespół Rasmussena
Napady występują do 10 r.ż. przyjmują formę napadów ogniskowych z zaburzona świadomością i napadów toniczno- klonicznych. Współistnieją z nimi porazenie połowicze, zaburzenia czynności poznawczych czy zapalenie mózgu. Zespoł Rasmussena zaliczany jest do chorób autoimmunizacyjnych.
Zespół Panayiotopoulos
Napady występują między 3 a 6 r.ż. najcześcij w czasie snu. Przybierają postać napadów ogniskowych autonomicznych. W okresie życia może wystąpić jeden taki napad albo napady mogą ustępować w raz z wiekiem ( najczęściej do 13 r.ż.).
Napady występują między 3 a 8 miesiącem życia. Cześciej pojawia sie u chłopców. Zwykle z napadami zgięciowymi. Podłożem są wady rozwojowe, urazy okołoporodowe, niedotleniowe uszkodzenie OUN, zakażenia, zaburzenia metaboliczne. Charakterystyczne dla tego zespołu jest nagłe zgięcie głowy w przód i wyrzuceniue kończyn górnych do góry. Po czym następuje ich skrzyżowanie na klatce piersiowej z tonicznym pochyleniem tułowia do przodu ( może być powolne odwiedzenie kończyn górnych). Leczenie- kortykotropina, prednizon, wigabatryna.
Zespół Lennoxa- Gestauta ( padaczka wieku przedszkolnego)
Napady występują między 2 a 4 r.ż. Częściej pojawia się u chłopców. Napady często prowadzą do urazów. Przyczyną zazwyczaj są niedotlenienie, urazy okołoporodowe, zaburzenia metaboliczne, zakażenia. Charakterystyczny dla tego zespołu jest napad toniczno- kloniczny często występujący w czasie snu, a także napad atypowy z napoadami nieświadomości i atonicznymi. Mogą też wystąpić mioklonie. Leczenie- kwas walproinowy, lamotrygina,, felbamat.
Napady nieświadomości ( padaczka wieku przedszkolnego, szkolnego)
Napady występują między 4 a 14 r.ż. Częściej pojawia się u dziewczynek. Charakterystyczne dla tego typu padaczki są liczne krótkie napady nieświadomości ( absence) z charakterystycznym zapisem EEG ( regularne, uogólnione zespoły iglica-fala wolna – 3Hz). Leczenie- kwas walproinowy, lamotrygina, topiramat.
Padaczka miokloniczna ( padaczka okresu młodzieńczego)
Wyróżnia się typy- min. miokloniczna i miokloniczna postępująca z ciałami Lafory.
Padaczka miokloniczna
Napady występują między 14 a 18 r.ż. Charakterystyczne dla tego typu padaczki są pojawiające się zwykle w godzinach porannych napady z miokloniami, uogólnione toniczno- kloniczne. Napady mają przebieg w większości łagodny. Leczenie kwas walproinowy.
Padaczka Unverrichta-Lunborga ( padaczka miokloniczna postepująca z ciałami Lafory)
Napady występują z początkiem pokwitania. Dziedziczy się autosomalnie dominująco ( mutacja genu kod. białko cystatynę B ).Charakteryzuje się uogólnionymi napadami toniczno -klonicznymi, z dołączającymi się miokloniami, ataksja i łagodnym postępującym otępieniem. Leczenie- kwas walproinowy, benzodiazepiny.
Inne zespoły padaczkowe
Nocna padaczka czołowa
Napady występują w okresie dzieciństwa. Są uwarunkowane genetycznie ( autosomalnie -dominująco). Cechą charakterystyczną napadów jest ich występowanie w nocy ( podczas snu). Występują napady o charakterze ruchowym ( zaciskanie dłoni, zginanie kolan) jak i płacz, krzyki czy jęczenie.
Padaczka Rolanda
Napady występują między 3 a 13 r.ż. Padaczka ta charakteryzuje się łagodnymi, zazwyczaj rzadkimi napadami ogniskowymi zwykle nocnymi, obejmującymi mięśnie twarzy. Bywa, że mają tendencję do samoistnego ustępowania wraz z wejściem w okres pokwitania.
Zespół Dravet ( ciężka padaczka miokloniczna niemowląt)
Napady występują w pierwszym roku życia. Charakteryzuja się przebiegiem ciężkim i lekoopornością. W zespole tym występują napady padaczkowe uogolnione toniczno -kloniczne z towarzyszacą gorączką, przedłużające się i mogące prowadzić do stanu padaczkowego. W póżniejszym czasie mogą dołączac się napady nieświadomości, ogniskowe, miokloniczne. Zespołowi toważyszą też inne zaburzenia jak zaburzenia integracji sensorycznej, zaburzenia ze spektrum zachowań autystycznych, zaburzenia snu, wzrostu, odżywiania, infekcje.
Młodzieńcza padaczka miokloniczna
Napady występują między 8 a 20 r.ż. ( maja tędęcję do trwania przez całe życie). Padaczka ta cechuje się napadami mioklonicznymi występującymi zwykle w o poranku ( w krótkim czasie po przebudzeniu). Poza tym moga występować napady nieświadomości i toniczno- kloniczne.
Zespół Ohtahara
Napady występują w pierwszych tygodniach życia. Najczęściej w postaci napadów tonicznych. Zespół cechuje się przebiegiem ciężkim z wysoką śmiertelnością ( nawet połowa umiera do 1 r.ż). U przetrwałych dzieci współwystępuje opóźnienie umysłowe i porażenie mózgowe.
Zespół Rasmussena
Napady występują do 10 r.ż. przyjmują formę napadów ogniskowych z zaburzona świadomością i napadów toniczno- klonicznych. Współistnieją z nimi porazenie połowicze, zaburzenia czynności poznawczych czy zapalenie mózgu. Zespoł Rasmussena zaliczany jest do chorób autoimmunizacyjnych.
Zespół Panayiotopoulos
Napady występują między 3 a 6 r.ż. najcześcij w czasie snu. Przybierają postać napadów ogniskowych autonomicznych. W okresie życia może wystąpić jeden taki napad albo napady mogą ustępować w raz z wiekiem ( najczęściej do 13 r.ż.).
Różnicowanie
Występuje wiele przyczyn incydentów napadowych np. napady psychogene/ hiperwentylacyjne, omdlenia, narkolepsja, katapleksja, napady afektywnego bezdechu, obturacyjny bezdech senny, lęki nocne, TIA, TGA, napady migreny, parasomie, dystonie, tiki, nagłe upadki, zawroty głowy, zaburzenia metaboliczne, napadowe zaburzenia hormonalne.
Najczęściej padaczkę różnicuje się z napadami psychogennymi (psychogenne napady padaczkowe) i omdleniami.
Napady psychodenne (PNES/PNR) to epizody zaburzeń ruchowych, odczucia i wrażenia, które przypominają napady padaczkowe ( bez wyładowań elektrycznych w mózgu). Są reakcją behawioralną na czynnik stresowy psychiczny, fizyczny, społeczny. Zwykle pojawiają się w obecności innych osób. Dotyczą osób młodych. Częściej występują u kobiet ( 2 i 3 dekada życia). U mężczyzn zwykle występują w wieku późniejszym. Rzadko pojawiają sie po 60 r.ż. Charakter napadów jest często demonstracyjny a same napady są podatne na sugestię. Najczęściej charakteryzują się stopniowym początkiem, dynamicznymi ruchami kończyn, tułowia i głowy przypominające napady toniczno -kloniczne ( charakterystyczny tutaj brak skórczów mięśni twarzy). Twoarzyszyć może też zesztywnienie ( osłupienie dysocjacyjne), zachamowanie psychoruchowe, atonia, drzenie, zaburzenia kontaktu. Świadomość w napadach jest zachowana lub zmieniona jak w stanie osłupienia. Napady trwają zazwyczaj dłużej niż typowe napady padaczkowe. Różnią się również brakiem ponapadowych stanów splątania czy senności. Pojawiające się nowe inne typy napadów po okresie remisji mogą wskazywać na tło psychogenne.
Omdlenie jest krótkotrwałą, nagłą utratą przytomności, która wynika z zaburzeń perfuzji mózgu i przebiega z utratą napięcia mięśni podtrzymujących równowagę. Charakterystyczna dla omdlenia jest zachowana pamięć szczegółów poprzedzających incydent, krótki czas trwania ( zwykle do kilkunastu sekund), samoistne ustępowanie ( pozycja leżąca sprzyja ustępowaniu objawów), szybki powrót świadomości po napadzie, brak ubytków neurologicznych ponapadowych. Omdlenie w większości poprzedzają objawy zwiastunowe ( np. uczucie osłabienia, nudności, ciemność przed oczami, kołatanie serca, zawroty głowy). Dostrzega się podczas omdlenia także zbledniecie i pocenie się.
Ze względu na pochodzenie omdlenia dzieli się na:
Odruchowe- wynik odruchów sercowo- naczyniowych w odpowiedzi na bodziec ( np. infekcja, ból, defekacja, mikcja, kaszel, pionizacja, ucisk na zatokę tętnicy szyjnej) i wpływajacych na czynność serca i opór naczyniowy ( reakcja kardiodepresyjna i wazodepresyjna).
Ortostatyczne- wynik zaburzonej równowagi układu autonomicznego powodującej spadki ciśnienia tetniczego po przyjąciu pozycji stojącej.
Kardiologiczne- wynik zaburzonej pracy serca powodującej zaburzenia hemodynamiczne ze spadkiem ciśnienia tętniczego albo rzutu serca.
Najczęściej padaczkę różnicuje się z napadami psychogennymi (psychogenne napady padaczkowe) i omdleniami.
Napady psychodenne (PNES/PNR) to epizody zaburzeń ruchowych, odczucia i wrażenia, które przypominają napady padaczkowe ( bez wyładowań elektrycznych w mózgu). Są reakcją behawioralną na czynnik stresowy psychiczny, fizyczny, społeczny. Zwykle pojawiają się w obecności innych osób. Dotyczą osób młodych. Częściej występują u kobiet ( 2 i 3 dekada życia). U mężczyzn zwykle występują w wieku późniejszym. Rzadko pojawiają sie po 60 r.ż. Charakter napadów jest często demonstracyjny a same napady są podatne na sugestię. Najczęściej charakteryzują się stopniowym początkiem, dynamicznymi ruchami kończyn, tułowia i głowy przypominające napady toniczno -kloniczne ( charakterystyczny tutaj brak skórczów mięśni twarzy). Twoarzyszyć może też zesztywnienie ( osłupienie dysocjacyjne), zachamowanie psychoruchowe, atonia, drzenie, zaburzenia kontaktu. Świadomość w napadach jest zachowana lub zmieniona jak w stanie osłupienia. Napady trwają zazwyczaj dłużej niż typowe napady padaczkowe. Różnią się również brakiem ponapadowych stanów splątania czy senności. Pojawiające się nowe inne typy napadów po okresie remisji mogą wskazywać na tło psychogenne.
Omdlenie jest krótkotrwałą, nagłą utratą przytomności, która wynika z zaburzeń perfuzji mózgu i przebiega z utratą napięcia mięśni podtrzymujących równowagę. Charakterystyczna dla omdlenia jest zachowana pamięć szczegółów poprzedzających incydent, krótki czas trwania ( zwykle do kilkunastu sekund), samoistne ustępowanie ( pozycja leżąca sprzyja ustępowaniu objawów), szybki powrót świadomości po napadzie, brak ubytków neurologicznych ponapadowych. Omdlenie w większości poprzedzają objawy zwiastunowe ( np. uczucie osłabienia, nudności, ciemność przed oczami, kołatanie serca, zawroty głowy). Dostrzega się podczas omdlenia także zbledniecie i pocenie się.
Ze względu na pochodzenie omdlenia dzieli się na:
Odruchowe- wynik odruchów sercowo- naczyniowych w odpowiedzi na bodziec ( np. infekcja, ból, defekacja, mikcja, kaszel, pionizacja, ucisk na zatokę tętnicy szyjnej) i wpływajacych na czynność serca i opór naczyniowy ( reakcja kardiodepresyjna i wazodepresyjna).
Ortostatyczne- wynik zaburzonej równowagi układu autonomicznego powodującej spadki ciśnienia tetniczego po przyjąciu pozycji stojącej.
Kardiologiczne- wynik zaburzonej pracy serca powodującej zaburzenia hemodynamiczne ze spadkiem ciśnienia tętniczego albo rzutu serca.
Treść zawarta na stronie została zaczerpnięta i opracowana na podstawie poniżej zamieszczonej literatury. Część treści została napisana i przedstawiona według schematu zawartego w podręcznikach.
Członkowska A., Członkowski A.; Leczenie w neurologii: kompendium, PZWL, Warszawa 2014
Jędrzejczak J.; Padaczka: diagnostyka różnicowa padaczkowych i niepadaczkowych incydentów napadowych, PZWL,Warszawa 2016
Jędrzejczak J.; Padaczka u kobiet, Elsevier Urban & Partner, Wrocław 2019
Louis D. E, Mayer A.S, Rowland P.L; Meritt Neurologia, Edra Urban & Partner, Wrocław 2018
Podemski Ryszard; Kompendium Neurologii,ViaMedica, Gdańsk 2019
Stępień Adam; Neurologia, Medical Tribune, Warszawa 2015
Jędrzejczak J.; Padaczka: diagnostyka różnicowa padaczkowych i niepadaczkowych incydentów napadowych, PZWL,Warszawa 2016
Jędrzejczak J.; Padaczka u kobiet, Elsevier Urban & Partner, Wrocław 2019
Louis D. E, Mayer A.S, Rowland P.L; Meritt Neurologia, Edra Urban & Partner, Wrocław 2018
Podemski Ryszard; Kompendium Neurologii,ViaMedica, Gdańsk 2019
Stępień Adam; Neurologia, Medical Tribune, Warszawa 2015
© Copyright by Mateusz Nowak
All rights reserved
All rights reserved